甲状腺癌术后怎么补硒(癌术补甲状腺硒后吃什么好)
甲状腺微小乳头状癌诊治的若干热点和探讨
甲状腺癌的发病在过去 15 年中呈迅猛攀升趋势,已成为发病率增长最快的恶性实体肿瘤。此外,在过去 10 年(2004~2014),甲状腺疾病领域中甲状腺癌的文献发表量远高于甲状腺功能减退、亢进等疾病。其中与甲状腺癌相关的文献增加了 2.5 倍。可见,甲状腺癌已成为当前内分泌疾病领域最热话题。根据 WHO 的定义,肿瘤直径 ≤ 1 cm 的甲状腺微小乳头状癌(papillary thyroid microcarcinoma,PTMC)的诊治管理更是焦点[1]。
甲状腺乳头状癌(papillary thyroid carcinoma,PTC) 是甲状腺癌最常见的病理类型,其中近半为 PTMC。近年来,由于检测技术的提高、国民健康查体意识的提升及环境因素的改变,导致 PTMC 发生率渐趋升高,关于 PTMC 的生物学特征、是否需治疗及该如何治疗的学术争议不断。笔者就 PTMC 的相关争议探讨如下。
PTMC 的流行病学现状
一、PTMC 发病率持续攀升
2006 年,Davies 等[2]回顾自 1973 年以来的甲状腺癌发病趋势,发现甲状腺癌的发病率从 3.6/10 万升至 8.7/10 万,约增高 2.4 倍。 滤泡状、髓样癌和未分化癌的发病率无明显变化,发病率增高主要是 PTC,从 2.7/10 万增高到 7.7/10 万,增高 2.9 倍。美国每年预计新发甲状腺癌 56000 余例,位居女性癌症第 5 位。新发病例约 49% 为 PTMC。
Enewold 等[3]研究 1980 年至 2005 年 NCI SEER(National Cancer Institute Surveillance Epidemiology and End Results)项目的 48403 例甲状腺癌病人,分析甲状腺癌发病率的增长是否为医学监测和诊断技术改进所致。研究者假设甲状腺癌发病率的增长是因为医学监测和诊断技术改进所致,则甲状腺癌病人多数应为早期癌症,而肿瘤较大或晚期甲状腺癌的发病率降低。
研究者分析 PTC 发病率增长最快的 1992 年至 1995 年和 2003 年至 2005 年这两个时期的 39706 例女性病人,发现白人非西班牙裔女性和黑人女性的 PTC 增长率接近 100%,而白人西班牙裔、亚洲/太平洋大陆人和黑人男性的发病率增长仅为 20%~50%。
在这些增加的新病例中,多数为局限化肿瘤和小肿瘤。大肿瘤、区域性肿瘤和转移肿瘤的发病亦有增长现象。1992 年至 1995 年期间,PTC 发病增长约 50% 为 PTMC,而 30% 为 1.1~2 cm,20% 为>2 cm。在白人妇女中,直径>5 cm 的甲状腺癌发病率和微小癌几乎一致。上述结果提示,医学监测和敏感诊断技术不能完全解释目前观察到的 PTC 发病率的急剧上升。
Chen 等[4]亦对 NCI SEER 项目 1988 年至 2005 年间诊断的甲状腺癌进行分析。结果发现,1997 年至2005 年男性 PTMC 发病的年度百分比变化(annual percent change, APC) 为 9.9%,1988 年至 2005 年女性 PTMC 发病的 APC 为 8.6%。肿瘤直径>4 cm 的发病趋势,男性发病的 APC 为 3.7%,女性为 5.7%。此外,SEER 数据显示远处转移的发病趋势为,男性发病的 APC 为 3.7%,女性为 3.6%。上述结果提示,研究期间男性和女性所有大小的甲状腺癌发病均有增长。
美国 PTMC 的发生率在过去 30 年间增长了近 400%,占 PTC 的 30%~40%[5]。Mazzaferri 等[6]提到,1988 年至 2003 年,美国所有大小 PTC 在全部年龄段的发病均有增加。>45 岁的 PTC 病人 PTMC 的增长尤为显著,约占 43%,45 岁的 PTMC 病人。总体来说,所有年龄段 PTMC 的发病均有增加,尤其是>45 岁病人。
2014 年,Malone 等[7]分析 2007 年 1 月 1 日 至 2010 年 8 月 31 日期间在纽约大学 Langone 医学中心初次检出甲状腺癌的 473 例病人。检出原因分三类,第一类是因为参加影像学研究被检出,共 184 例(39%);第 二 类是因为自觉颈部肿块被检出,共 218 例(46%);第三类是因为甲状腺手术切除标本被检出,共 71 例(15%)。

分析发现,肿瘤直径4 cm 的 37 例病人中有 14 例(38%)均因为参加影像学研究被检出。 作者认为,应用影像学检测,不仅增加早期分化良好甲状腺癌的检出率,晚期甲状腺癌检出率增长更多。
二、PTMC 占 PCT 比例较高
2015 年报道 PTMC 在 PTC 中的比例见表 1。
可见,新发甲状腺癌病例中 PTC 为多数,其中 PTMC 占 PTC 的 30%~71.9%,多数报道为 30%~40%。不同年龄 PTMC 发病均有所增长,尤其是>45 岁的病人。PTMC 发病的增长不能用医学监测和敏感诊断技术来解释。
PTMC 的生物学特征
PTMC 的多灶发生率、包膜侵犯、腺外侵犯和淋巴结转移发生率等生物学特征汇总见表 2。
PTMC 发生包膜侵犯、腺外侵犯和淋巴结转移的比例最多可达 66.1%,其中,包膜侵犯和(或)腺外侵犯者率 9.4%~52.2%;淋巴结转移率 6.6%~34.9%;多灶性发生率 39%~42.2%。 PTMC 甚至会出现骨等远处转移。
对 PTMC 有无必要治疗的争议
2014 年,Ito 等[18]对 PTMC6 年的随访研究引起学术界热议。有关 PTMC 该不该治疗的争议此起彼伏,有些媒体误读为 PTMC 均无必要治疗。
一、入选病人属于低危 PTMC,结论不能推演
Ito 研究共纳入 1993 年至 2011 年诊断的 1235 例 PTMC 病人,为低危 PTMC。入选标准为超声引导细针穿刺确诊的 PTMC。排除标准为局部淋巴结转移或远处转移,侵犯喉返神经或气管的表现或体征,细胞学检查提示恶性程度高,肿瘤位于喉返神经和气管旁。
之前研究提示,PTMC 淋巴结转移率可高达 34.9%,包膜侵犯率和(或)腺外侵犯率达 52.2%,小样本研究提示至少 66.1%PTMC 病人发生包膜侵犯和(或)腺外侵犯和(或)淋巴结转移。故 Ito 研究仅代表约 34%PTMC 病人,不可将 Ito 研究结论推演到所有 PTMC 病人。
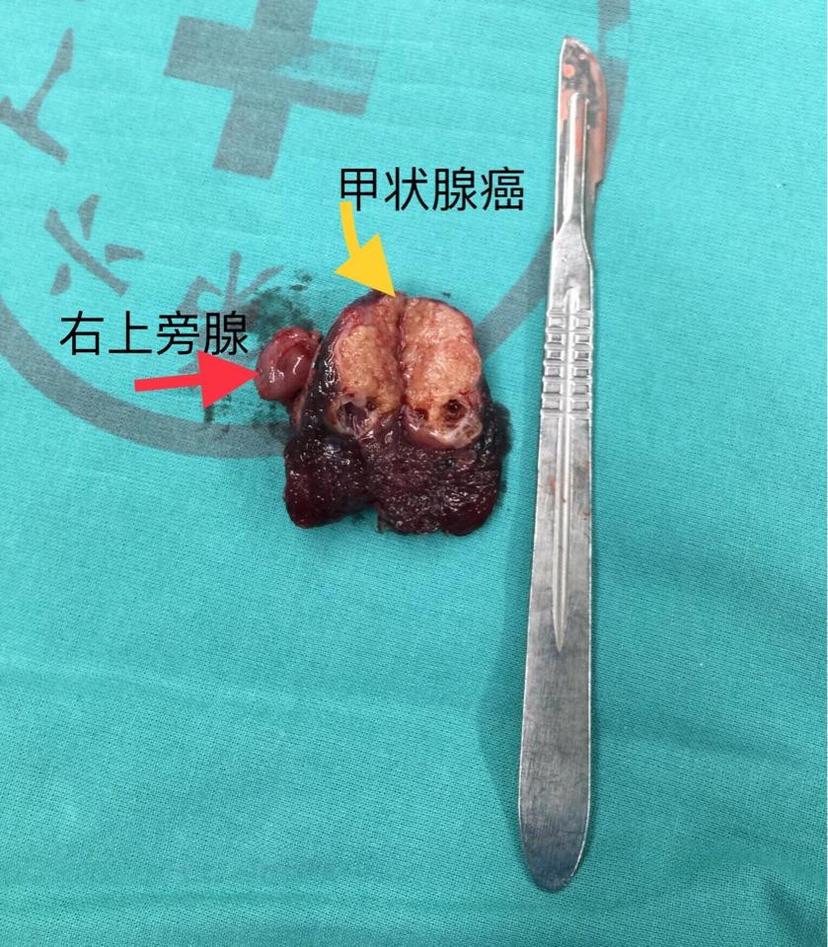
二、Ito 研究结果与另一项大规模日本研究结果差异较大
Ito 研究的入选病人均为自愿选择不手术,仅随访观察。观察过程中,如肿瘤进展则进行手术治疗。肿瘤进展定义为:①肿瘤增大(开始观察起 ≥ 3 mm);②B 超和细针穿刺确诊新发现淋巴结转移;③进展为临床型肿瘤,肿瘤直径 ≥ 1.2 cm 或新发现淋巴结转移。平均随访时间为 6.25(1.5~20.5)年。
结果发现,58 例(4.6%)病人体积增大,19 例(1.5%)病人新发淋巴结转移,43 例(3.5%)病人发展为临床型肿瘤。51 例进行促甲状腺激素抑制治疗的病人未发现肿瘤进展。191 例(16%)病人最终因肿瘤进展(体积增大、新发现淋巴结转移征象)、合并滤泡状癌或多结节性甲状腺肿、合并 Graves 病难以控制病情、病人改变意愿、因医师决策原因进行甲状腺手术。研究结束时无病人死亡或远处转移。作者认为,低危 PTMC 可继续随访观察而不必立即手术,若在随访过程中发现肿瘤进展则进行手术。
2008 年,日本 Noguchi 等[19]进行的大型回顾性研究,共纳入 1966 年 1 月至 1995 年 12 月期间进行手术治疗的 2070 例 PTMC 病人。随访 35 年后发现,>6~10 mm 的 PTMC 病人 14% 复发,而55 岁的病人在随访 30 年后 40% 复发,而在年轻组,复发率仅为 10%。
进一步分析提示,包膜侵犯者复发率更高,1 例病人在第一次手术和第一次复发期间发生肺转移,4 例病人在第一次手术和第二次复发期间发生肺转移,各有 1 例病人在第一次手术和第二次复发期间分别发生骨转移和纵隔转移。作者的结论是,PTMC 和 PTC 大肿瘤的特征相似,且复发可在术后很长一段时间内发生,证实术后应长时间 B 超随访。
综观以上两个研究,Noguchi 研究纳入的例数更多,随访观察时间长达 35 年,故其结果更为可信。Noguchi 研究的 PTMC 病例虽经手术治疗,其复发率仍较高,预后差于 Ito 研究结果,究其原因可能为 Noguchi 研究纳入的 PTMC 病人并未排除高危 PTMC,或 Ito 研究的随访时间尚短。因此,Ito 研究结果尚需进一步考证。Ito 研究虽仅入组低危 PTMC,但仍有极小部分病人疾病进展。报道提示部分 PTMC 首发时就已发生远处转移,对此,目前仍缺乏合适的评估方法来甄别其恶性程度[20-24]。
三、PTMC 病人仍有一定的死亡比例
2015 年,Nilubol 等[25]分析 SEER 数据库 1998 年至 2007 年的甲状腺癌病人,平均随访 4.6 年,结果发现甲状腺癌死亡率为 2.8%(1753/61523)。其中,死亡病人中 PTC ≤ 2 cm 者占 12.3%,死于 PTMC 者占 5.1%,有 5 例死亡 PTMC 病人甚至无腺外侵犯、淋巴结转移和远处转移等。作者认为,PTC ≤ 2 cm 应谨慎采取非手术治疗方式,男性或 ≥ 45 岁者至少行甲状腺叶切除术。
四、PTMC 复发率不可忽视
Noguchi 等[19]的研究提示,>6~10 mm 的 PTMC 病人和>55 岁的病人分别有 14% 和 40% 复发。意大利学者的研究结果发现,3.1%(9/287)的病人复发,9 例复发病人超半数为包膜侵犯[13]。在韩国,
2014 年,Mehanna 等[27]进行偶然发现与非偶然发现的 PTMC 荟萃分析,共纳入 17 项研究,包括 3523 例病人,平均随访 5.8 年。其中,854 例为偶然发现 PTMC,2669 例为非偶然发现。结果发现,PTMC 总复发率为 3%,偶然发现组和非偶然发现组的复发率分别为 0.5% 和 7.9%。
五、多种因素影响 PTMC 的预后
(一)年龄
2012 年,Cho 等[14]认为
(二)性别、包膜侵犯和腺外侵犯与淋巴结转移的关系
2014 年,Xu 等[28]的回顾性研究表明,男性、肿瘤直径>5 mm、多灶性、癌灶位于腺叶下 1/3、包膜侵犯是中央区淋巴结转移的危险因素,应在术前或术中甄别。存在上述风险因素的 PTMC 病人考虑预防性中央淋巴结清扫。2015 年,Xiang 等[17]的多因素分析表明,PTMC 位于峡部和中央区与局部淋巴结转移相关。肿瘤位置、年龄较轻、男性和肿瘤直径>0.5 cm 是选择手术治疗的依据。2015 年,Pisanu 等[29]研究发现,诊断时多灶性、腺外侵犯、肿瘤直径>8 mm 是淋巴结转移的危险因素。腺外侵犯是影响淋巴结转移复发的独立预测因子。故作者建议针对 PTMC 应有一个完整的按危险分期和癌症分期的治疗方案。
(三)基因突变对 PTMC 预后的影响
2015 年,Li 等[30]的 PTMC 病人 BRAF V600E 基因突变荟萃分析共纳入 19 项研究、3437 例病人。结果发现,BRAF V600E 突变发生率为 47.48%,BRAF 基因突变的 PTMC 病人多灶性风险增加 1.38 倍 (95%CI:1.04~1.82)、腺外侵犯风险增加 3.09 倍 (95%CI:2.24~4.26)、淋巴转移风险增加 2.43 倍 (95%CI:1.28~4.60)、晚期 (TNMⅢ/Ⅳ) 风险增加 2.39 倍 (95%CI:1.38~4.15)。2015 年,Park 等[31]纳入 460 例 PTMC 病人的回顾性研究,有 367 例病人 BRAF V600E 突变,BRAF V600E 突变的 Ct 值是中央区淋巴结转移的独立预测因子。细针穿刺后检测 BRAF V600E 突变可能对预测 PTMC 病人中央区和颈侧区淋巴结转移具有临床意义。
(四)其他因素
2015 年,Hong 等[32]的多因素分析研究发现微钙化 (OR = 2.378,95%CI:1.096~5.158) 和超声造影高增强或等增强 (OR = 2.8,95%CI:1.287~6.094) 可预测中央区淋巴结转移。同年,Ito 等[33]认为,高危 PTMC 包括以下因素:临床淋巴结转移,远处转移,喉返神经侵犯征象(如声带麻痹),气管侵犯,细针穿刺活检提示高细胞亚型或分化很差,肿瘤进展(如观察期间肿瘤增大、新发现淋巴结转移)。
PTMC 如何治疗
2014 年,Merdad 等[34]的一项 113 名耳鼻喉科、头颈外科和内分泌科医师的调研显示,对于新诊断的低危 PTMC 病人,47% 的医师建议甲状腺腺叶切除术,43% 选择全甲状腺切除术,仅 2% 推荐超声随访而不手术。对多结节性、甲状腺癌家族史、辐射暴露病人,60% 的医师主张全甲状腺切除术,37% 推荐全甲状腺切除术加放射性碘 (radioiodine,RAI) 治疗或中央区淋巴结清扫。55% 的医师认为,男性病人应采取更积极的措施。美国甲状腺协会、英国甲状腺协会和欧洲甲状腺协会均认为 PTMC 的治疗应与 PTC 相同。鉴于近年来 PTMC 发病率的快速增长,建议制定 PTMC 的独立指南来指导临床实践。
2015 年,SoYdal 等[35]研究 357 例 PTMC 病人全或近全甲状腺切除术后 RAI 治疗。平均随访时间为 10(0.5~18.0)年。结果发现 3.6% 的病人有复发或转移。268 例诊断时单灶、无包膜侵犯、无淋巴结转移的病人转移率为 2.2%(6/268),89 例包膜侵犯或淋巴结转移病人的转移率为 9.2%,两者有显著差异。RAI 治疗对合并病理组织学危险因素的 PTMC 病人有益,也可提高甲状腺球蛋白和甲状腺球蛋白抗体作为随访指标的灵敏度。
2015 年,Macedo 等[36]的 PTMC 手术方式荟萃分析共纳入 6 项研究,包括 2939 例病人。2134 例 (72.6%) 行全甲状腺切除术,805 例 (27.4%) 行甲状腺腺叶切除术,平均随访时间为(10.9±3.4 年)(1 个月~54 年),总复发率为 5.4%。全切除术组的复发率为 4.4%,显著低于甲状腺腺叶切除术组的 8.3%(P

Ito 等[33]认为,低危 PTMC 可积极观察,如病人选择手术,则行甲状腺腺叶切除术。如不适合观察,也可行甲状腺腺叶切除术。如果是高危 PTMC,则行全甲状腺切除术加淋巴结清扫,酌情考虑 RAI 治疗。
随着医学诊疗技术的发展,目前有些 PTMC 病人接受超声引导下射频消融治疗。但射频消融技术需严格掌握适应证,并不是所有 PTC 都适用。心肺功能差、不能耐受手术的病人,可选择射频消融。目前超声引导下射频消融治疗技术有滥用之嫌,其适应证盲目扩大化。临床上经常遇到 PTMC 已出现颈部淋巴结转移的病人,如盲目给予射频消融,显然会漏掉转移灶,延误治疗。消融后是否存在癌组织残留,仍需长期随访以证实。如射频消融后出现复发转移,会使下一步手术治疗难度提高。因此,笔者认为,对于 PTMC,应行早期筛查,实施规范的外科治疗。反对消极治疗、盲目观察以及非规范治疗。
目前对 PTMC 的治疗方式有颇多争议。PTMC 的复发率及死亡率虽低于 PTC,但其生物学行为和 PTC 无明显差异,故笔者认为,PTMC 应遵循 PTC 的治疗原则。对高危 PTMC 病人,应视具体情况行手术治疗、RAI 治疗和促甲状腺激素抑制治疗。在找到甄别疾病进展可能的方法前,对低危 PTMC 病人应谨慎采取非手术治疗方式。
谈谈硒与甲状腺的关系
众所周知,碘在体内参与甲状腺素的合成,发挥重要的生理作用。而另一种微量元素——硒,同样与甲状腺有着密不可分的联系。在过去的几十年中,硒的抗氧化、抗炎症作用逐渐被发现,近年来一些研究成果也在一步步地揭示硒与甲状腺之间的“秘密”。
硒的生理功能
人体很多重要生理活动均有硒的参与,其他微量元素通常以辅因子形式协助蛋白发挥作用,硒则作为硒代半胱氨酸的构成成分,并进一步构成各种特异性硒蛋白而发挥生理作用,后者在人体内的主要存在形式包括谷胱甘肽过氧化物酶(GPXs)、硫氧还蛋白还原酶(TRs)及碘甲腺原氨酸脱碘酶(DIs)等[1,2]。
GPXs 催化过氧化氢(H2O2)和有机过氧化物的还原,保护细胞免受氧自由基的损伤,该酶中硒代半胱氨酸位于蛋白的催化部位,所以把硒认为是一个抗氧化剂[2]。
TRs 和 NADPH 构成了硫氧还原蛋白系统,是所有有机生物细胞内的主要氧化还原系统。此外,硫氧还蛋白还原酶还可影响一些转录因子(NF-K β, Ref-1, P53)的调节和基因的表达[1,2]。
DIs 在体内有D1、D2、D3三种异构体,催化甲状腺素(T4)向三碘甲腺原氨酸(T3)以及反三碘甲腺原氨酸(rT3)的转化,根据所在器官或组织的不同,其各自的催化作用也有所区别[2]。
甲状腺与硒蛋白
甲状腺是人体内硒含量最高的器官,单位体积硒含量也高于其他组织[1]。甲状腺组织表达 GPXs、TRs 和 DIs 等特异性硒蛋白,在激素代谢和抗氧化应激方面具有重要作用。
甲状腺激素的合成过程依赖于甲状腺球蛋白的碘化,包括甲状腺过氧化物酶(TPO)和 H2O2 均参与其中。H2O2 的合成过程对甲状腺细胞有潜在的损伤作用,而促甲状腺激素(TSH)通过一系列复杂的机制调控这一过程。在 TSH 不足的情况下,GPXs 的可降低细胞内的 H2O2 水平,保护甲状腺细胞不受氧化应激损伤[2]。
甲状腺细胞内存在 D1、D2 两种脱碘酶,硒作为其重要组成元素,间接影响 T3 的合成。而在脱碘酶表达不足时,机体可能通过从其他高表达硒蛋白(如 GPX1 或硒蛋白 P)的转化过程中获取硒来进行合成,这两种硒蛋白因此可看作体内的硒储备[3]。
硒缺乏与甲状腺疾病的关系
硒水平的异常将导致甲状腺功能失调,甚至引起不同类型的甲状腺疾病。国内施秉银教授团队在陕西省安康地区开展的流行病学调查数据显示,缺硒地区总体甲状腺疾病(甲状腺功能减退、亚临床甲状腺功能减退、自身免疫性甲状腺炎及甲状腺肿大)患病率显著高于富硒地区[4]。
硒缺乏使 GPXs 和 DIs 的活性降低,从而使 H2O2 在甲状腺细胞内堆积,导致甲状腺的损伤和甲状腺激素代谢异常。2002 年,德国有学者报道持续的补硒治疗可使自身免疫性甲状腺炎患者的甲状腺过氧化物酶抗体(TPOAb)滴度明显下降,同时甲状腺的超声结构也有所好转[5]。
关于硒水平和甲状腺功能的相关性,前述提到的流行病学研究表明缺硒地区甲状腺功能减退的患病率更高,也有一些研究显示补硒可引起甲状腺激素水平的改变[2]。不过也有学者提出了不同的观点,Rayman 等的研究发现,在甲状腺功能正常的老年人群中补充不同日剂量的硒并不会造成不同个体间甲状腺功能的差异[6]。
补硒的最佳时机和剂量
鉴于甲状腺疾病与硒的关联,对血清硒水平显著低于健康人群的患者,应考虑适当补硒,但要注意掌握好补硒的时机和剂量,避免摄入过多引起硒中毒。
研究发现,血硒水平神经系统损害等硒中毒表现[7]。
此外,不同人种或不同地域的人群血硒水平不一,补硒推荐剂量也不同,美国的推荐量为 55 μg/d,英国为 75μg/d,而中国大部分地区缺硒,补硒推荐剂量为 50~250 μg/d[1]。对于特殊人群,成人孕妇和乳母可耐受最高摄入量为 400μg/d,半岁和1岁婴儿适宜摄入量分别为 15μg/d 和 20μg/d,可耐受最高摄入量分别为 55μg/d 和 80μg/d[7]。
此外,正如铁蛋白更适宜用于评估铁营养状态一样,新的学术观点认为,相较于血硒水平,硒蛋白 P 作为体内硒储备的形式,是衡量硒营养状况的更好
如果您有任何健康方面的疑问请添加微信公众号:健客健康咨询,健客健康咨询为各位朋友提供全面专业的疾病咨询和健康资讯,健客健康咨询真诚为您服务。健康宗旨:让每一个人更健康。

