甲亢治疗补硒的药物(甲亢补硒的药)
中华内分泌代谢杂志 2022年第38卷第8期;
国际内分泌代谢杂志第42卷第5期 491-450;
中华医学会内分泌学分会;
中国医师协会内分泌代谢科医师分会;
中华医学会核医学分会;
中华医学会外科学分会甲状腺及代谢外科学组;
中国医师协会外科医师分会甲状腺外科医师委员会
一、 GO的定义及流行病学
Graves眼病(GO),又称甲状腺相关眼病(TAO),是GD主要的甲状腺外表现,但在慢性自身免疫性甲状腺炎甲减患者中也有发生[326]。GO相对罕见,预估发病率男性(0.5~0.9)例/10万人年,女性(2.7~3.3)例/10万人年,其中较常见的是轻度和非进展性病例,中重度病例仅占GO的5%~6%[327-328]。约40%的GO与甲亢同时出现,40%的GO在甲亢后发生,还有少部分患者有明显的GO而不伴甲亢,称为甲状腺功能正常性GO(EGO)。GO通常表现为双侧突眼或非对称性突眼,仅有一部分的患者表现为单侧突眼,此时,TRAb测定有诊断意义。
二、 GO的诊断
参照Bartley的GO诊断标准[329]并基于专家意见,本指南推荐诊断标准具体如下:(1)若患者以眼睑退缩为首发症状,需合并以下3项体征或检查证据之一,并排除其他原因后即可做出诊断:①甲状腺功能异常和(或)甲状腺相关抗体异常(以下之一):FT3、FT4、TT3、TT4、TSH和(或)TRAb异常;②眼球突出(眼球突出度>18.6 mm,或双眼突出度差值>2 mm,或进行性眼球突出);③眼外肌受累:影像学检查(眼眶CT或MRI)表现为不累及肌腱的单条或多条眼外肌中后段规则性增粗。(2)若患者以甲状腺功能或甲状腺相关抗体异常为首发症状,需合并以下3个体征之一,并排除其他原因后即可做出诊断:①眼睑退缩;②眼球突出;③眼外肌受累。
对于甲状腺功能正常者、单眼受累起病者应排除特发性眼肌病、颈动脉海绵状瘘管、炎性假瘤、眼眶肿瘤及转移瘤等疾病。
三、 GO病情活动性评估
GO的病程经历两个阶段:炎症活动期与静止期。炎症活动期眶后大量淋巴细胞浸润,成纤维细胞活化,氨基葡聚糖沉积和水肿。炎症活动期消退后其严重程度会达到平台期,若在活动期进行早期免疫干预治疗,抗炎消肿,则可以显著降低疾病最终的严重程度。
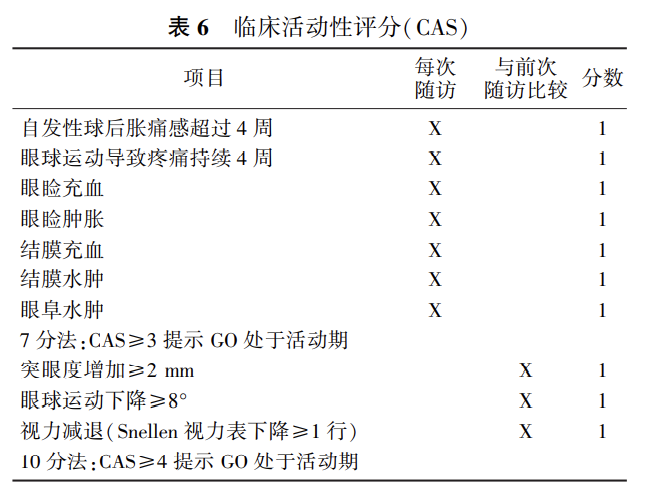
临床活动性评分(CAS)见表6[330],由7项组成,每项1分。如果CAS≥3分,则为活动期。此外,根据2016版ATA指南[1]还包括3项评分要素,眼球突出度增加>2 mm,注视任何方向的眼球运动减少≥8°及在1~3个月内Snellen表上视力下降≥1行[1]。当缺乏对以往病情的评估,无法进行10分制的后3项要素评估时,常使用7分制CAS评估法。
评估GO活动期的其他辅助检查包括:(1)A型超声成像,可分析不同组织的回声强度值,从而判断GO的活动性。在GO活动期,由于眼肌水肿和淋巴细胞浸润,眼肌反射率(EMR)数值较低,纤维化眼肌显示的EMR较高。(2) MRI和CT显示眼眶内软组织增厚程度和分布(如眼肌增厚、眼眶脂肪水肿、视神经眶尖挤压)。CT不能分辨出活动性,MRI加脂肪抑制有助于量化疾病活动性和预测抗炎治疗的反应[331-333]。生长抑素受体显像可以利用放射性核素标记的奥曲肽,显示其与眼眶组织受体的结合情况,也可以判断GO是否为活动期[334]。
四、 GO严重度的评估
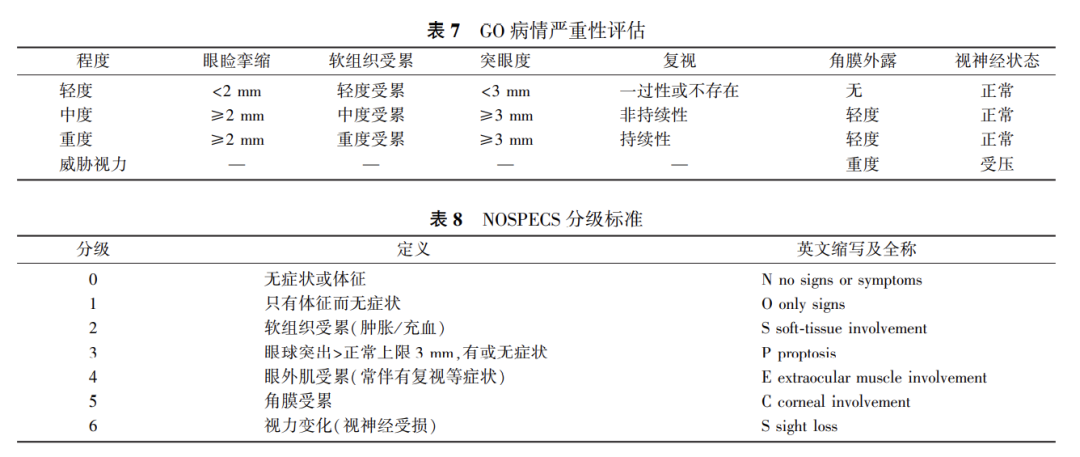
GO疾病的严重程度分为轻度、中度、重度和威胁视力,见表7[331]。也可以NOSPECS标准进行GO疾病严重度分级,但并非所有的GO病程都是由0级向6级顺序典型发展,见表8。在疾病病程不同时期,GO活动性与严重度并不总是相关。
推荐13-1:通过相关临床症状、体征和辅助检查,并排除其他眼科疾病,做出GO诊断, 并完成临床活动度和严重程度的评估。(强推荐,中等质量证据)
五、 GO的危险因素与预防
TSHR是GD和GO的共同抗原[335-336],甲状腺功能异常(无论甲亢与甲减)都对GO有负面影响。在GD和桥本甲状腺炎的儿童和成人中,高滴度的血清TRAb(>5倍上限)与GO有关[337-339]。GO的发生和吸烟密切相关[327,340]。吸烟会增加GO患病风险[327]和加重其病情[327];吸烟者在接受131I治疗后GO的发生或进展可能性更高;吸烟者接受免疫抑制治疗的疗效更差[341],因此所有GD患者无论是否存在GO都应戒烟。131I会促进GO发生和(或)进展[342-343],联合短期口服泼尼松治疗可预防131I相关的GO进展[342,344-345]。高胆固醇血症是GO一项新的潜在风险因素[346],尽管缺少随机对照试验,但GO患者可以考虑使用他汀类药物控制高胆固醇血症。
推荐13-2:所有GO患者应尽快恢复并维持甲状腺功能正常,都需戒烟。(强推荐,高质量证据)
推荐13-3:有GO危险因素(吸烟、重度或不稳定甲亢、高滴度血清TRAb)、病情进展或新发GO患者,如行131I治疗,应给予短期口服泼尼松或泼尼松龙。(强推荐,高质量证据)
六、 GO患者甲亢的治疗
在GO存在的情况下,恢复和维持甲状腺功能正常是必要的,ATDs治疗可以使甲状腺功能恢复正常并使TRAb水平下降[347]。131I治疗会使TRAb升高从而导致GO的风险增高,在使用131I治疗存在GO风险的患者中,可以给予短期口服小剂量泼尼松预防GO的发生。GO高风险患者:泼尼松0.3~0.5 mg·kg-1·d-1作为起始剂量,逐渐减少,3个月后停药;GO低风险患者:泼尼松0.1~0.2mg·kg-1·d-1,逐渐减少,6周后停药。如果没有GO进展的危险因素,如吸烟和高滴度血清TRAb,长期稳定非活动的GO患者不用泼尼松预防。手术治疗不会对GO带来不良影响。
如果GO轻度或中重度且长期处于非活动状态,则可以根据患者的偏好选择上述任一种治疗方案[330]。对长期处于中重度非活动的且存在危险因素的GO患者,若选择131I治疗,可以考虑口服糖皮质激素预防GO活动。
如果轻度和活动性GO,可以ATDs治疗或手术治疗,若使用131I治疗,可联合口服泼尼松/泼尼松龙预防[15]。如为中重度且活动性GO或GO危及视力时,甲亢应该使用ATDs治疗,必要时也可采用手术,不建议应用131I治疗[1]。
推荐13-4:轻度非活动性GO,根据患者的偏好可选择ATDs、手术治疗或131I治疗。(强推荐,低质量证据)
推荐13-5:轻度活动性GO,首选ATDs或手术治疗,如果选择131I治疗,则应使用糖皮质激素预防GO进展。(强推荐,中等质量证据)
推荐13-6:中重度且长期非活动性GO,根据患者的偏好可选择ATDs、131I或手术治疗,但如果选择131I治疗并且存在危险因素(吸烟、高滴度TRAb)则应考虑糖皮质激素预防GO活动。(强推荐,低质量证据)
推荐13-7:中重度且活动性GO或GO危及视力时,甲亢应该使用ATDs治疗,必要时也可采用手术治疗,不建议应用131I治疗。(强推荐,中等质量证据)
推荐13-8:威胁视力GO,使用ATDs治疗甲亢。(强推荐,中等质量证据)
七、 非活动性GO患者突眼的治疗
GO患者眼睛干燥与以下因素有关,即眼睑裂隙宽度增加、眼球突出、瞬目减少、眼睑滞后、眼球运动迟缓、限制性抬高缺陷导致的贝尔现象不佳和泪膜渗透压改变。建议白天使用人工泪液和眼用凝胶/软膏,遮盖眼睑或在晚上使用游泳镜。有严重的眼球运动迟缓的患者可进行康复手术治疗。此外提上睑肌注射肉毒杆菌毒素可缩小眼睑开口[348]。突眼或眼球运动受限可以在非活动期进行康复手术。
推荐13-9:所有GO患者在病程中都应该局部使用人工泪液,角膜暴露的患者注意保护角膜,非活动性GO可以选择康复手术治疗。(强推荐,低质量证据)
八、 轻度活动性GO患者突眼的治疗
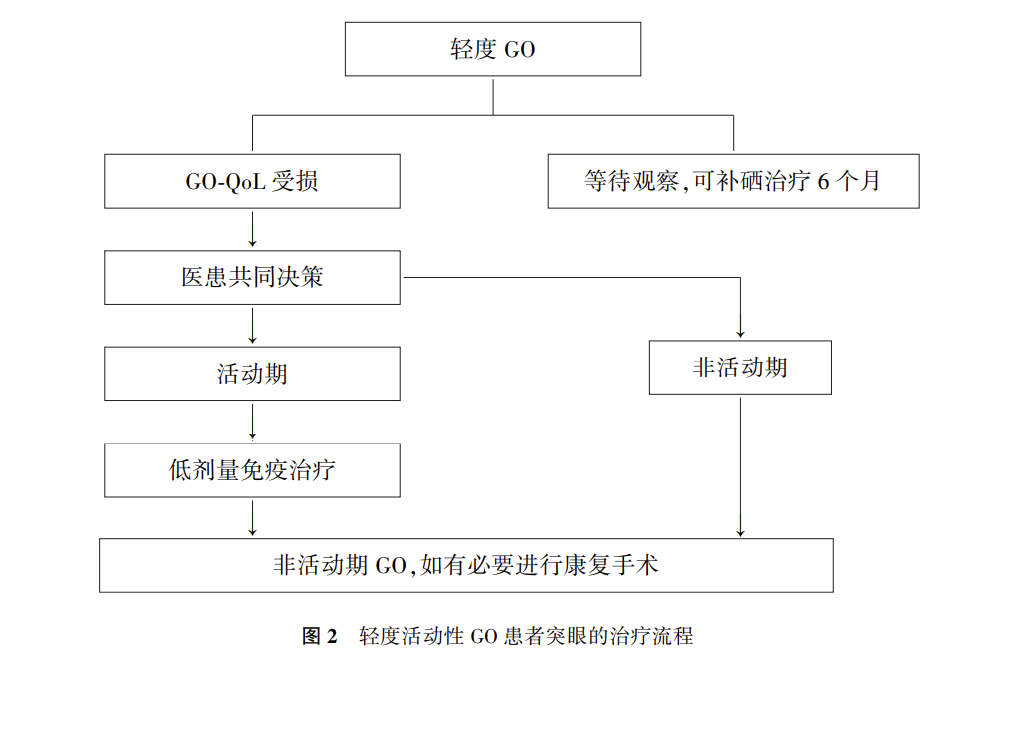
大多数轻度GO患者的眼部表现会自然消退,可以观察随访和(或)局部治疗[330]。生活在缺硒地区的患者可以通过补硒来改善GO的生活质量评分(QoL)和总体眼部结局,不易进展为更严重GO,并在停用硒后6个月内仍可获益[349]。元素硒每天100~200 μg,疗程6个月,因人而异。长期过量服用硒会导致瘙痒、血糖升高等不良反应。此外补硒对富硒地区患者是否有益,还有待证实。少数影响到QoL的轻度活动性GO患者,可以应用小剂量免疫调节剂[330]。轻度活动性GO患者突眼的治疗流程见图2。
推荐13-10:轻度活动性GO可以在控制危险因素前提下随访观察和(或)局部治疗,或给予6个月的补硒治疗。(强推荐、中等质量证据)
九、 中重度活动性GO患者突眼治疗
对于中重度活动性GO患者,首先选择一线药物治疗,治疗时机越早越好。如果在发病后1年内治疗GO,通常能够缩短疾病活动期,改善眼部表现。免疫抑制治疗的有效性在50%~80%[350]。一线治疗疗效不佳者,可单独或联合使用不同的二线治疗方法。中重度活动性GO患者突眼治疗流程见图3。
1. 一线治疗方案:糖皮质激素
糖皮质激素具有抗炎和免疫抑制作用;抑制眼眶成纤维细胞的增殖;抑制糖胺聚糖合成和释放,是中重度活动性GO的一线治疗药物。使用时要注意排除活动性肝炎、肝功能损害、心血管疾病、控制欠佳的糖尿病、青光眼、消化性溃疡出血和精神性疾病等禁忌证。
糖皮质激素的给药方式有3种:静脉输注、眼球旁注射及口服。静脉甲泼尼龙冲击治疗效果更佳,不良反应更少,因此优先静脉给药。对于不能耐受全身静脉应用糖皮质激素不良反应的患者,可以糖皮质激素眼球旁注射。
静脉给药:对于大部分中重度活动性GO患者选择甲泼尼龙4.5 g方案(输注甲泼尼龙0.5 g/周×6周,接着0.25 g/周×6周,总疗程12周),能有效的改善症状。严重的中重度活动性GO患者(持续/不持续的复视,严重的眼球突出,严重的软组织受累)可以选择甲泼尼龙7.5 g方案(输注0.75 g/周×6周,接着0.5 g/周×6周,总疗程12周)。研究显示12周方案与相同累积剂量缩短疗程方案比较,虽然疗效相当,但长疗程方案耐受性好,并减少了不良反应,显著改善了生活质量[351]。安全数据表明,除威胁视力的GO外,单次静脉剂量不应超过0.75 g,每个周期的累积剂量应,否则会导致糖皮质激素诱导的不良事件,包括肝毒性和严重的心血管不良事件。
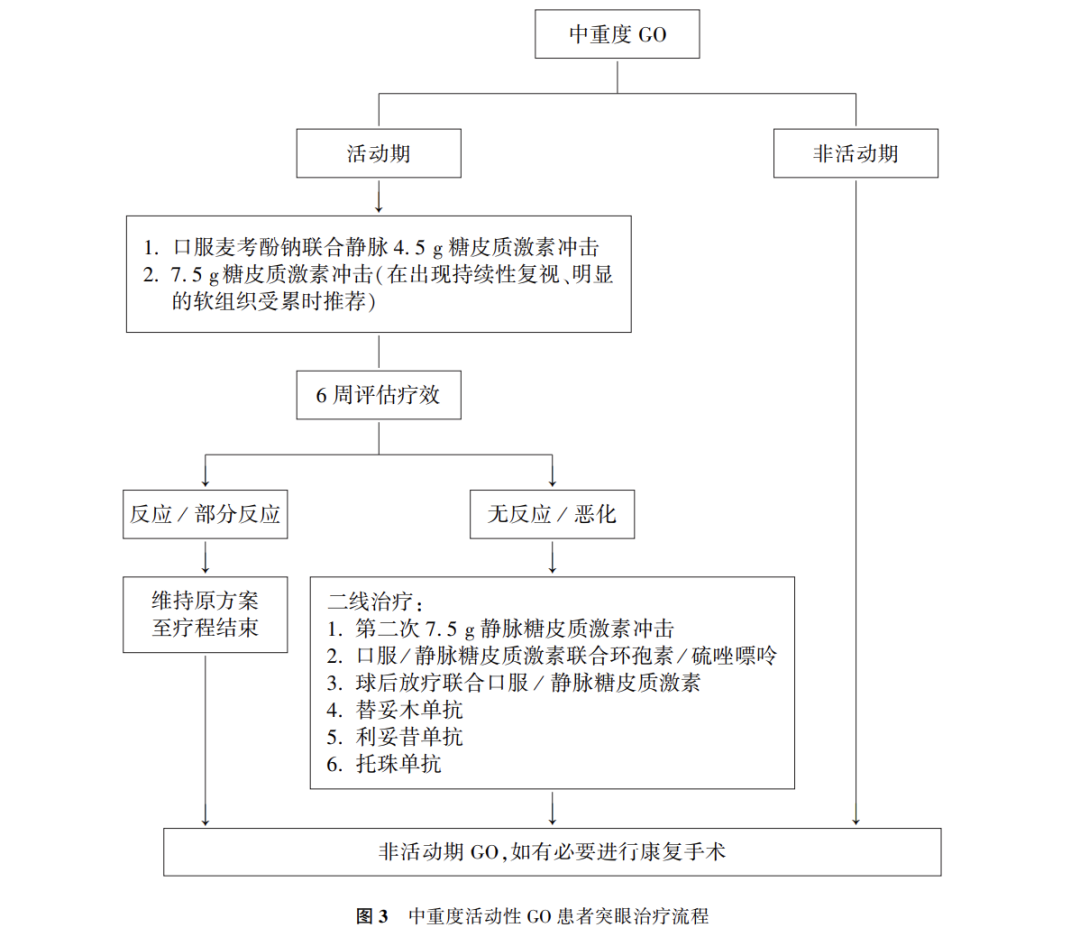
口服:固定剂量100 mg/d泼尼松,最好是1 mg/kg体重,并逐渐减少5~10mg/周,直到停药,总疗程4~6个月[352-354]。
眼球旁注射:曲安奈德20 mg/周, 连续4周[355]。
2. 一线治疗方案:糖皮质激素联合麦考酚钠
静脉注射甲泼尼龙(0.5 g/周×6周,0.25 g/周×6周,累积剂量4.5g),同时口服麦考酚钠0.72 g/d×24周(或吗替麦考酚酯1 g/d×24周),与静脉单一输注同一累积剂量糖皮质激素疗法相比,联合用药可以改善CAS、眼睑和泪阜肿胀、眼眶疼痛、球结膜水肿、凝视、GO-QoL及视觉功能评分[356-358]。如果没有麦考酚钠,则给予吗替麦考酚酯(1 g吗替麦考酚酯相当于0.72 g麦考酚钠)[330]。
推荐13-11:中重度活动性GO的一线疗法包括单纯甲泼尼龙静脉注射或甲泼尼龙静脉注射联合口服麦考酚钠(或吗替麦考酚酯)。(强推荐,中等质量证据)
3. 二线治疗方案:糖皮质激素二次冲击
第1疗程4.5 g糖皮质激素方案若未取得理想疗效,经眼科和药物不良反应评估,3~4周后可进行第2个疗程的甲泼尼龙单药静脉注射。第2疗程需要给予更高的累积剂量7.5 g方案作为有效的二线治疗。
4. 二线治疗方案:糖皮质激素联合免疫抑制剂
环孢素/硫唑嘌呤/甲氨蝶呤和糖皮质激素的联合应用:口服糖皮质激素联合环孢素的方案适用于单用激素抵抗以及病变持续活动需要长期干预的患者。环孢素初始剂量为5~7.5 mg·kg-1·d-1联合口服泼尼松龙50~100 mg/d,环孢素联合口服激素比单用口服激素有更好的眼科疗效和更低的复发率[359]。但目前还没有比较环孢素和静脉糖皮质激素联合治疗GO的随机对照试验。环孢素的主要不良反应为肝肾功能损害,不良反应较大。
硫唑嘌呤有协同激素的作用,能降低单用糖皮质激素的GO复发率。硫唑嘌呤耐受性不好,单用治疗GO效果不佳。静脉糖皮质激素和硫唑嘌呤的联合应用是否有效尚不清楚。
甲氨蝶呤(MTX)可以减少糖皮质激素的剂量,显著降低疾病活动度,适用于中重度活动性GO。通常方案为MTX口服或者皮下注射,20~25 mg/周与激素联合应用,同时每天补充1 mg叶酸,减少MTX造成的疲乏、恶心和脱发等不良反应。
推荐13-12:如果对初始一线治疗反应较差,GO仍然是中重度活动性,再次评估后,可以第2次激素冲击治疗,选择剂量7.5 g方案,每周期最大累积剂量为8 g;或者选择激素联合免疫抑制剂(环孢素或硫唑嘌呤或甲氨蝶呤)治疗。(强推荐,中等质量证据)
5. 二线治疗方案:眼眶放射治疗
眼眶放疗作为二线疗法,通过杀伤对射线敏感的T细胞和成纤维细胞,改善突眼及眼球运动受限。最常使用的方法是放射累计剂量20 Gy,分成10次在2周内完成;也可以每周1 Gy在20周内完成,有效且能够耐受。GO眼部症状在眼眶放疗过程中可能会出现轻微且短暂的恶化,可通过联合小剂量泼尼松口服来控制[360-361]。EUGOGO还推荐眼眶放疗联合静脉注射甲泼尼龙也可作为中重度活动性GO的一种二线治疗方案[330]。虽然传统的眼眶放射治疗是安全的[362],但对于患有高血压或糖尿病视网膜病变的患者,以及考虑到远期致癌风险,应避免对35岁以下的患者进行眼眶放射治疗[363]。近些年出现了精准放疗即容积旋转调强放疗,能提供更好的覆盖,剂量更均匀,利于保护正常组织(晶体、眼球、视网膜、泪腺)。
推荐13-13:眼眶放疗是治疗中重度活动性GO有效的二线疗法。(强推荐,中等质量证据)
6. 二线治疗方案:靶向免疫抑制剂
替妥木单抗(Teprotomumab)是抗IGF-1受体单克隆抗体[364-365]。可减少眼眶成纤维细胞内透明质酸和脂肪的生成、脂肪组织体积的缩小。对CAS、眼球突出度、GO-QoL的改善明显,尤其可显著改善眼球突出,适用于对糖皮质激素无效的中重度活动性GO。有炎症性肠病的患者禁忌使用。每3周静脉注射1次,共8次静脉注射,总疗程24周;第1次注射10 mg/kg,以后每次注射20mg/kg。最常见的不良反应包括肌肉痉挛、恶心、脱发、腹泻、疲劳、听力障碍和高血糖。
利妥昔单抗(Rituximab,RTX)是一种抗CD20单克隆抗体[366]。通过抑制体内B淋巴细胞,而发挥免疫抑制作用。利妥昔单抗主要适用于静脉糖皮质激素治疗无效的中重度活动性GO患者二线用药,但不适用于有DON的突眼,因为会导致细胞因子释放综合征(淋巴细胞在用药或感染后出现活化、溶解,并释放出大量细胞因子所导致的一组临床综合征)。主要采用首次静脉用1 g RTX,间隔2周复用,共使用2次,总疗程2周。不良反应主要是细菌感染、病毒感染、中性粒细胞减少症、白细胞减少症及血管性水肿等。
托珠单抗(Tocilizumab)是一种抗IL-6受体单克隆抗体[367]。通过靶向IL-6受体降低眼眶成纤维细胞中TSHR的表达,减少眼眶容积的增大,从而发挥免疫抑制作用。托珠单抗对糖皮质激素抵抗型的GO患者的CAS及综合眼科评分改善较为明显。对托珠单抗过敏或者感染活动期患者禁忌使用。托珠单抗0、4、8和12周静脉注射8 mg/kg,每4周注射1次,共静脉注射4次,总疗程12周。托珠单抗会导致感染率和头痛率增高及超敏反应和肝功能损害。
推荐13-14:如果对糖皮质激素治疗反应较差,GO仍然是中重度活动性,可考虑应用替妥木单抗、利妥昔单抗或托珠单抗等。(强推荐,中等质量证据)
十、 威胁视力的GO患者突眼的治疗
威胁视力的GO是紧急情况,需要立即治疗。视力受损或丧失可能是由于严重角膜暴露损伤,在极少数情况下,由于视神经牵拉、眼压升高和(或)角膜破裂,眼球半脱位导致急性视神经病变。在DON患者中,与静脉注射糖皮质激素作为一线治疗相比,立即减压并不会产生更好的结果。威胁视力GO的一线治疗是大剂量(单剂量500~1 000 mg)静脉注射甲泼尼龙,连续3 d或更推荐在第1周内每隔1 d治疗,第2周再重复第1周的治疗[368],若有反应,则进行0.5g/周静脉甲泼尼龙,总剂量不应超过8 g。若无反应或反应差,视力或视野下降时,需要强制进行紧急眼眶减压术。当发生严重的角膜溃疡或角膜破裂时,使用抗生素、手术和移植保护角膜。眼球半脱位采用眼眶减压术治疗。威胁视力的GO患者突眼治疗流程见图4。
推荐13-15:DON应立即给予大剂量甲泼尼龙单次静脉输注(每天0.5~1 g,连续3 d或第1周内隔天1次),1~2周内如无反应或反应差应紧急行眶内减压术。眼球半脱位应尽早行眶内减压术。(强推荐,中等质量证据)
推荐13-16:严重的角膜暴露应紧急进行医学治疗或采取逐步增加侵入性手术的方式,以避免进展为角膜破裂;后者应立即手术治疗。(弱推荐,低质量证据)
十一、 GO的疗效评估
GO治疗效果评估应通过使用主观结果如患者报告结局(PRO)和客观结果如医生报告结局(CRO)进行标准化,在干预治疗后的固定时间间隔进行评估[330]。
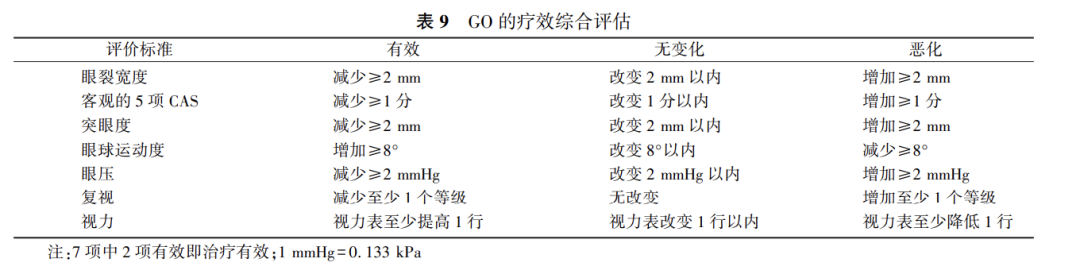
首选的PRO是GO-QoL视觉功能评分问卷与社会心理评分问卷。视觉功能评分和社会心理评分各8个问题,需患者独立完成量表。治疗前后相差6~8分以上有意义。最佳的CRO取决于GO治疗的方案。对于中重度活动性GO,建议使用下表(表9)所列的综合要素评估[1]:一只眼睛病变症状改善≥2个而另一只眼没有恶化被认为是治疗有效[369]。其他的眼部特征、血清学和影像学特征可作为次要结果,包括视力、眼压、眼眶容积评估、MRI和血清TRAb的滴度等。治疗效果的最佳评估时间应在最后一次治疗干预后3个月。

十二、 GO治疗的眼科处理时机
GO活动期,严重暴露性角膜病变的患者需要进行减压手术,而对于DON患者静脉糖皮质激素治疗无效的患者,减压手术是二线治疗。局部治疗(角膜修补术、角膜贴片或胶合术)可以作为临时措施使用,以保护角膜表面损伤或纠正角膜极度变薄,从而降低在随后的减压手术过程中自发性眼球穿孔的风险。GO患者在病情非活动期,可进行眼科手术康复治疗[330],在炎症后的静止期,残留的畸形(眼球突出、眼睑退缩、眼睑和眼眶周围浮肿、斜视以及相关症状如沙眼、眼球后或周围紧张和复视)可以通过减压、眼部整形和斜视手术相结合的方法来治疗[370]。
推荐13-17:严重暴露性角膜病变的GO患者、静脉输注糖皮质激素治疗无效的DON患者,需要进行减压手术;GO患者在病情稳定时,可进行眼科手术康复治疗。(强推荐,低质量证据)
END


