甲癌术后硒维康(服用硒维康三个月的变化)
潘梦娇 医师
【引用本文】潘梦娇,贾 勐,李竹瑶,等. 分化型甲状腺癌术后sTg、sTg/TSH及sTg×TgAb对131I疗效预测价值研究[J]. 中国实用外科杂志,2022,42(6):685-690.
分化型甲状腺癌术后sTg、sTg/TSH及sTg×TgAb
对131I疗效预测价值研究
潘梦娇,贾 勐,李竹瑶,卢秀波
中国实用外科杂志,2022,42(6):685-690
摘要
目的 分析分化型甲状腺癌(DTC)术后首次131I治疗前血清刺激性甲状腺球蛋白(sTg)、sTg与促甲状腺激素(TSH)的比值以及sTg与抗甲状腺球蛋白抗体(TgAb)的乘积对131I疗效的预测价值。方法 回顾性分析2019—2020年郑州大学第一附属医院302例DTC病人的临床特征资料,根据131I疗效反应的分类将疗效满意的病人纳入疗效满意组(176例),将疗效不确切、生化疗效不佳及结构性疗效不佳的病人纳入疗效不佳组(126例)。采用受试者工作特征(ROC)曲线模型分析并比较sTg、sTg/TSH及sTg×TgAb对131I疗效的预测价值。采用单因素及多因素Logistic回归分析明确131I疗效不佳的独立危险因素。结果 sTg、sTg/TSH和sTg×TgAb预测131I疗效的曲线下面积(AUC)分别为0.809、0.789、0.870,最佳临界值分别为2.735mg/L、0.038、28.364,敏感度分别为72.2%、60.3%、88.1%,特异度分别为86.4%、92.0%、72.2%。三者ROC曲线两两之间差异有统计学意义(P<0.05)。单因素及多因素Logisic回归分析示侧区淋巴结转移、服碘剂量、TgAb、sTg>2.735 mg/L和sTg×TgAb>28.364是131I疗效不佳的独立危险因素。结论 sTg、sTg/TSH和sTg×TgAb均可在一定程度上预测131I的疗效,且sTg×TgAb的预测能力优于sTg和sTg/TSH,其中sTg>2.735 mg/L及sTg×TgAb>28.364是131I疗效不佳的独立危险因素。临床可将sTg×TgAb作为预测DTC病人术后131I疗效的参考指标。
基金项目:2019 年度河南省医学科技攻关计划省部共建项目(No.SB201901023)
作者单位:郑州大学第一附属医院甲状腺外科,河南郑州 450052
通信作者:卢秀波,E-mail:
分化型甲状腺癌(differentiated thyroid carcinoma,DTC)是最常见的甲状腺恶性肿瘤,占甲状腺癌病理类型中的90%[1],目前主要治疗方法包括手术、促甲状腺激素(thyroid-stimulating hormone,TSH)抑制疗法及选择性131I放射治疗等[2]。甲状腺球蛋白(thyroglobulin,Tg)作为一项广泛应用的DTC术后长期随访的生物学指标,能够辅助诊断疾病持续状态、远处转移以及疾病复发[3]。刺激性甲状腺球蛋白(stimulated thyroglobulin,sTg)是TSH刺激后的Tg值,即在DTC术后未服用或停服甲状腺激素,使TSH水平升高至>30 mU/L时所测得的Tg水平[4]。研究表明,sTg水平能够预测DTC预后[5],但sTg可受到TSH、抗甲状腺球蛋白抗体(anti-thyroglobulin antibody,TgAb)以及残余甲状腺或转移灶等因素的影响,且目前尚不能消除这些影响。
TgAb是针对Tg产生的自身抗体,高滴度TgAb可提高Tg的代谢清除率进而影响Tg检测的准确性[6],目前尚无相关研究校正TgAb对sTg 影响,故本研究尝试使用DTC术后首次131I治疗前sTg值与TgAb值的乘积并探究其是否可作为预测131I疗效的指标,比较sTg、sTg/TSH和sTg×TgAb三者的预测能力。
1 资料与方法
1.1 一般资料 回顾性分析2019—2020年郑州大学第一附属医院甲状腺外科收治的302例DTC病人临床资料,其中男79例,女223例。年龄14~80岁,中位年龄为44岁。病理学类型:乳头状癌294例,滤泡癌8例;原发病灶单侧169例,双侧133例。肿瘤分期[7]:Ⅰ期251例,Ⅱ期28例,Ⅲ期23例。所有病人均行甲状腺癌根治术,并在术后4周接受131I治疗。302例DTC病人中,131I疗效满意176例(58.3%),疗效不佳126例(41.7%)。其中疗效不佳组中复发29例(23.0%),远处转移6例(4.8%)。本研究已经郑州大学第一附属医院科研项目伦理审查委员会批准(No.2021-KY-1263-002),所有病人及家属均知情同意。
1.2 病例纳入与排除标准
1.2.1 纳入标准 (1)符合中华医学会内分泌学分会制定的《甲状腺结节和分化型甲状腺癌诊治指南》的诊断标准[4],并经过病理学活检证实是DTC。(2)甲状腺癌根治术后无甲状腺组织残留(甲状腺组织<1g[8])。(3)甲状腺癌根治术后4周内未服用甲状腺素片且低碘饮食,在131I治疗前2 d检测血清TSH、sTg及TgAb。(4)甲状腺癌根治术后半年后停服甲状腺素片4周,行血清学检查、颈部彩超及放射性131I全身扫描(whole body scan,WBS)。(5)TgAb>115 kU/L的病人TgAb水平需有具体数值。
1.2.2 排除标准 (1)行甲状腺部分切除术的病人。(2)甲状腺癌根治手术半年后未停药复查的病人。(3)碘难治性甲状腺癌病人[诊断标准参考《甲状腺癌诊疗规范(2018年版)》[9]]。(4)失访病人。
1.3 随访 由郑州大学第一附属医院甲状腺外科一团队通过查阅病人住院病历资料及术后定期电话随访获得,主要收集资料包括血清sTg、TSH、TgAb、颈部彩超、WBS及SPECT-CT融合显像。随访开始于病人手术日期,截至该病人于首次131I治疗后6个月行大复查后。随访率100%。
1.4 方法
1.4.1 131I治疗方法 病人于甲状腺癌根治术后禁服甲状腺素片,并严格遵循低碘饮食,4周后血清TSH水平>30 mU/L可接受131I治疗。131I治疗的服碘剂量参照《甲状腺癌诊疗规范(2018年版)》[9]。131I治疗3~5 d后行WBS。碘治疗后病人接受TSH抑制疗法,即低危组TSH控制在0.5~2.0 mU/L,中危组TSH控制在0.1~<0.5 mU/L,
高危组TSH<0.1 mU/L。术后半年停用甲状腺素片4周后复查,若完善颈部彩超及血清学检查后未见癌转移、复发等迹象则可行诊断性131I全身扫描(diagnostic whole body scan, DxWBS)同时行SPECT-CT融合显像,服碘剂量为4 mCi;若存在转移、复发迹象则给予150~200 mCi二次服碘治疗或二次手术治疗。
1.4.2 分组方法 参考《131I治疗分化型甲状腺癌指南(2021版)》[10],疗效反应分为疗效满意(excellent response,ER)、疗效不确切(indeterminate response,IDR)、生化疗效不佳(biochemical incomplete response,BIR)及结构性疗效不佳(structural incomplete response,SIR)4种,本研究根据随访半年后疗效反应相关指标将病人分为疗效满意组(即ER,176例)和疗效不佳组(包括IDR、BIR及SIR,126例)。
1.4.3 观察指标 收集病人的临床特征,包括性别、年龄、病理学类型、原发灶大小、原发病灶单双侧、肿瘤分期、腺外侵犯、中央区淋巴结转移、颈侧区淋巴结转移、首次服碘剂量、首次131I治疗前的血清sTg、TSH、TgAb。血清sTg, TSH,TgAb正常值范围分别为3.5~77.0 mg/L,0.56~5.91 mU/L,0~115 kU/L,将检测得到sTg水平<0.04 mg/L视为0.04 mg/L,TgAb水平<10 kU/L视为10 kU/L,血清指标超过正常值上限者均有具体数值。
1.4.4 统计学方法 本研究采用SPSS21.0统计软件对病人临床特征进行统计分析,计数资料以频数或百分率(%)表示,率的比较采用χ2检验;本研究计量资料均不符合正态分布,以中位数(最小值,最大值)表示,其组间比较采用Wilcoxon秩和检验,并用Z检验法来确定P值。采用Spearman相关分析检验碘治疗前的sTg和TgAb的相关性。采用受试者工作特征(receiver operating characteristic,ROC)曲线模型分析sTg、sTg/TSH以及sTg×TgAb对DTC病人术后131I疗效的预测价值,找到三者的最佳临界值及其对应的敏感度和特异度,采用MedCalc Version 20.009软件对三者的ROC曲线进行比较。采用单因素(P<0.1变量纳入多因素分析)及多因素Logistic回归分析来研究131I疗效不佳的独立危险因素。P<0.05为差异有统计学意义。
1.4.5 研究指标的确立 已知TgAb会提高Tg的代谢清除率,降低血清Tg的化学发光免疫分析方法检测值[6],对本研究获得的碘治疗前sTg和TgAb数据进行Spearman相关性分析发现两者呈负相关(相关系数r=0.482,P<0.001)。故尝试以sTg´TgAb作为主要研究指标来校正TgAb对sTg的影响。
2 结果
疗效不佳组中央区淋巴结转移病人所占比例、侧区淋巴结转移病人所占比例以及服碘剂量均高于疗效满意组(P<0.05)。疗效不佳组血清sTg、sTg/TSH、sTg×TgAb均高于疗效满意组(P<0.05)。两组性别、年龄、病理学类型、原发灶大小、原发病灶单双侧、肿瘤分期、腺外侵犯情况以及血清TSH、TgAb差异均无统计学意义(P>0.05)。详见表1。
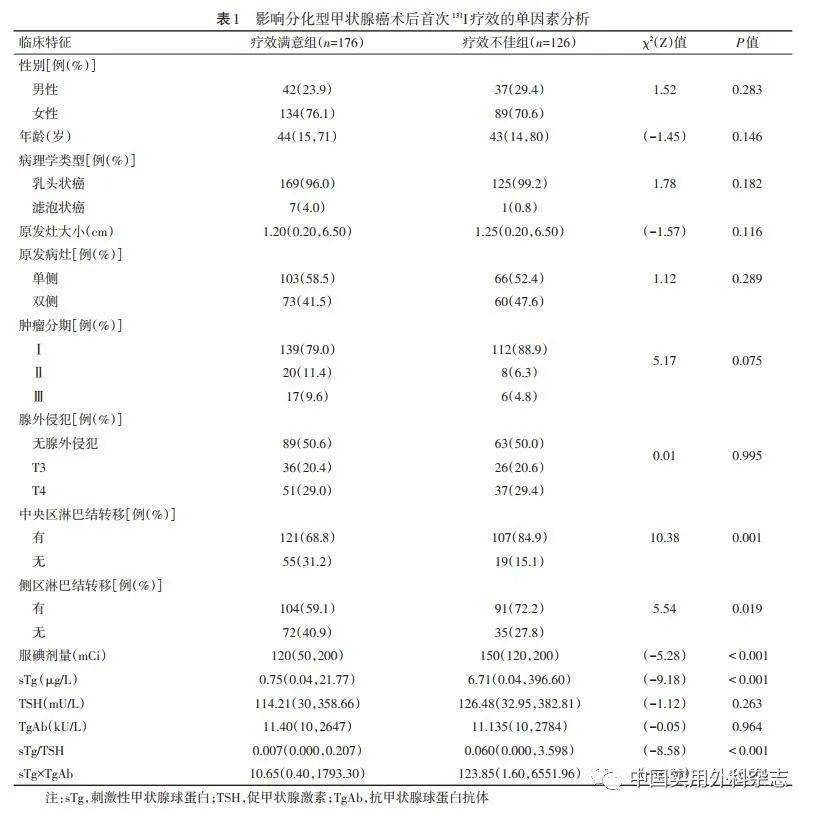
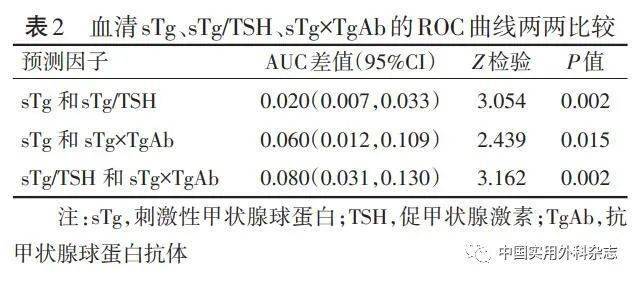
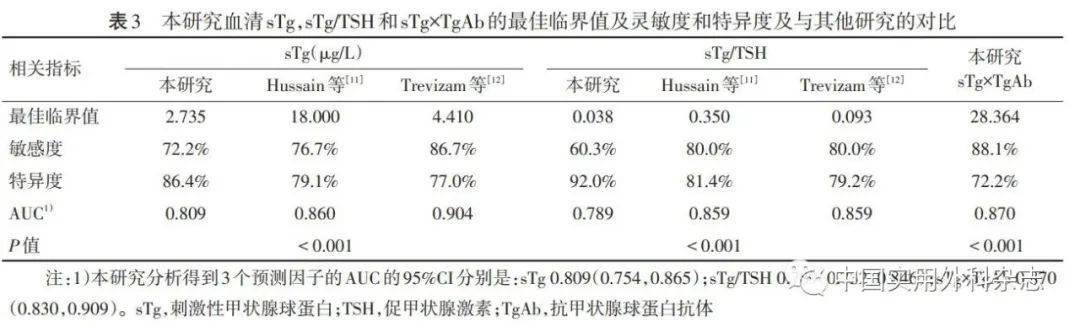
将sTg、sTg/TSH以及sTg×TgAb纳入ROC曲线模型(图1),sTg、sTg/TSH及sTg×TgAb预测DTC术后131I疗效的曲线下面积(area under the curve,AUC)分别为0.809、0.789、0.870。将三条ROC曲线进行两两比较分析得知三者间差异有统计学意义(P<0.05)(表2)。其中,sTg的最佳临界值为2.735 mg/L,sTg/TSH为0.038,sTg×TgAb为28.364,三者对应的敏感度及特异度详见表3。
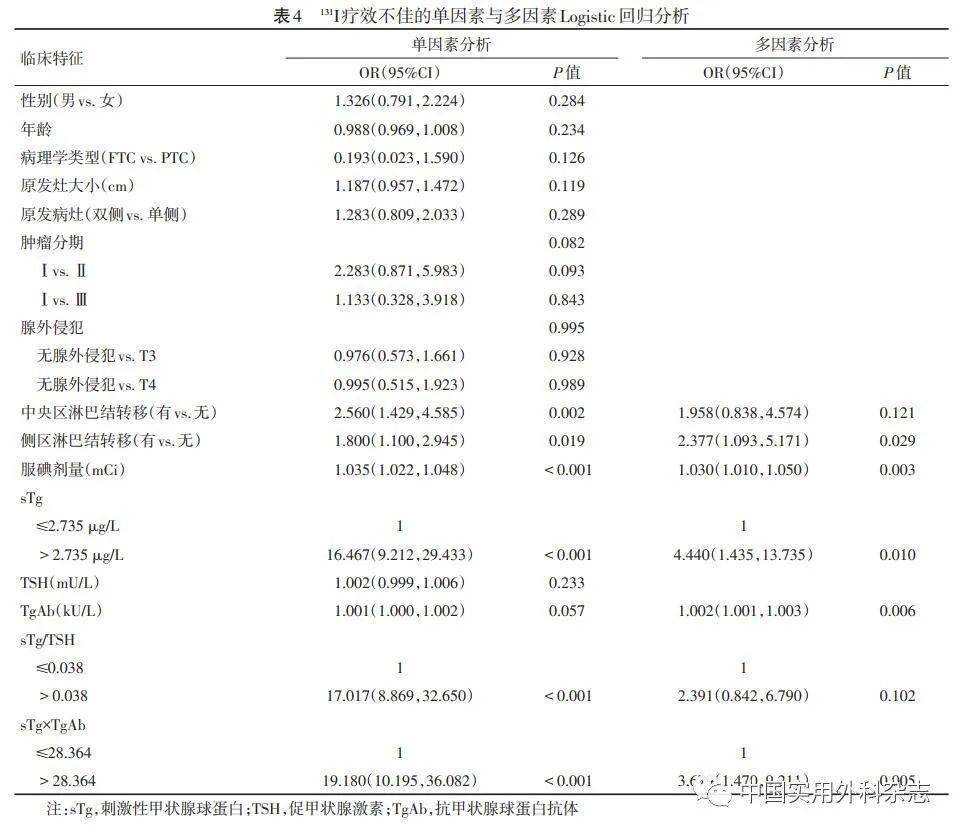
单因素Logistic回归分析发现以下临床特征与131I疗效无关联,包括性别、年龄、病理学类型、原发灶大小、原发病灶单双侧、肿瘤分期、腺外侵犯情况、血清TSH。将中央区淋巴结转移、侧区淋巴结转移、服碘剂量、sTg>2.735 mg/L、TgAb、sTg/TSH>0.038、sTg×TgAb>28.364(P<0.1)纳入多因素Logistic回归分析中,结果显示侧区淋巴结转移、服碘剂量、首次碘治疗前sTg、TgAb以及sTg×TgAb是131I疗效不佳的独立危险因素(P<0.05)。详见表4。
3 讨论
DTC是相对惰性的恶性肿瘤,但仍有约30%的DTC病人会出现复发或转移[13]。在多学科综合治疗的理念下,选择性131I治疗已成为DTC术后改善预后的重要治疗方案[3],但仍有病人在接受碘治疗后发生复发及转移,影响其预后。因此,分析影响131I疗效的因素,提前预测131I疗效能够重新对DTC术后病人进行风险分层,调整治疗方案。
不少研究证实血清sTg对131I疗效有预测价值[11-12, 14-15]。TgAb是针对Tg产生的抑制性抗体,在DTC病人中,其检出率超25%[16]。同时,TgAb也是一项重要的DTC随访指标,ATA指南亦建议在TgAb阳性的DTC病人中将其作为替补的肿瘤标记物[3]。然而,TgAb会干扰Tg检测的精准度[17],还会提高Tg的代谢清除率,降低血清Tg的化学发光免疫分析方法检测值[6],可能会导致疾病的掩盖。既往针对131I疗效影响因素的研究为了避免TgAb的干扰,均选择了TgAb阴性的病人作为研究对象[11-12, 14]。然而,即使TgAb阴性,即TgAb水平低于检测方法所规定的临界值,TgAb仍然可以影响Tg的测量结果[18]。因此,本研究中研究对象包括了TgAb阴性病人及TgAb阳性病人,并尝试以sTg×TgAb来预测131I疗效。
本研究发现血清sTg及sTg/TSH与131I疗效关联,与其他研究结果一致[11-12]。此外,统计分析结果提示sTg×TgAb、中央区及颈侧区淋巴结转移、服碘剂量与131I疗效亦相关。将sTg、sTg/TSH及sTg×TgAb纳入ROC曲线分析发现三者均能有效预测131I疗效。将结果与Hussain等[11]及Trevizam等[12]研究结果进行对比分析,发现本研究得到的sTg和sTg/TSH最佳临界值最低且特异度最高(表3),此差异可能与不同的研究方法、残余甲状腺组织数量、基线TSH水平、血清指标检测时间等有关。
此外,本研究分析结果显示,sTg,sTg/TSH,sTg×TgAb三者对131I疗效的预测水平的差异有统计学意义(P<0.05),其中sTg×TgAb作为本研究的创新指标,其预测能力优于sTg和sTg/TSH,而sTg预测能力优于sTg/TSH(表2)。sTg×TgAb与其他两个指标相比,其预测疗效的敏感度有明显优势,而特异度则略低,临床应用中可以通过结合其他两个预测指标一同评估预后来降低假阳性率。
单因素及多因素Logistic回归分析结果提示,服碘剂量、侧区淋巴结转移、首次碘治疗前sTg、TgAb以及sTg×TgAb是131I疗效不佳的独立危险因素,服碘剂量每增加1mCi则疗效不佳的危险性增加为原来的1.035倍,有侧区淋巴结转移的病人疗效不佳的危险性是无转移的2.377倍。ATA指南中指出全甲状腺切除术及131I治疗后的病人TgAb水平呈上升趋势提示复发风险升高[3],而本研究证实TgAb每增加1kU/L则疗效不佳的危险性增加至原来的1.002倍,即TgAb值越大,131I疗效不佳的风险越大,这些均表明TgAb在DTC术后随访中有不可忽视的作用。本研究首次131I治疗前sTg>2.735 mg/L 病人疗效不佳的危险性是sTg≤2.735 mg/L的4.440倍,sTg×TgAb>28.364病人疗效不佳的危险性是sTg×TgAb≤28.364的3.679倍。而sTg/TSH并不是碘疗效不佳的独立危险因素。此结果肯定了sTg×TgAb指标的预测能力,与表2预测能力比较结果较为一致。以上结果差异可能与纳入不同研究的DTC病人的不同纳入标准、不同基线特征或分组标准有关。
本研究的局限性在于随访时间相对较短,且未按 TgAb水平对病人进行亚组分析,未来将扩大样本量,延长随访时间,并进一步分组深入研究。
综上所述,本研究证实DTC术后首次131I治疗前的血清sTg、sTg/TSH和sTg×TgAb三者均可在一定程度上预测131I疗效,且sTg×TgAb的预测能力优于血清sTg和sTg/TSH。其中sTg>2.735 mg/L及sTg×TgAb>28.364是131I疗效不佳的独立危险因素。临床可将sTg×TgAb作为预测DTC病人术后碘疗效的参考指标,对于3个数值均高于最佳临界值的病人应高度警惕,调整其后续治疗方案,加强随访。
参考文献
(在框内滑动手指即可浏览)
[1] 田文, 郗洪庆. 分化型甲状腺癌外科诊疗进展及展望 [J]. 中国实用外科杂志, 2020, 40(1): 78-82.
[2] 田文, 姚京. 甲状腺全切除术在甲状腺癌外科治疗中的价值及合理选择 [J]. 中国实用外科杂志, 2014, 34(1): 52-54,58.
[3] Haugen BR, Alexander EK, Bible KC, et al. 2015 American Thyroid Association Management Guidelines for Adult Patients with Thyroid Nodules and Differentiated Thyroid Cancer: The American Thyroid Association Guidelines Task Force on Thyroid Nodules and Differentiated Thyroid Cancer [J]. Thyroid, 2016, 26(1): 1-133.
[4] 中华医学会内分泌学分会,中华医学会外科学分会内分泌外科学组. 甲状腺结节和分化型甲状腺癌诊治指南 [J]. 中国肿瘤临床, 2012, 39(17): 1249-1272.
[7] Amin MB, Greene FL, Edge SB, et al. The Eighth Edition AJCC Cancer Staging Manual: Continuing to build a bridge from a population-based to a more “personalized” approach to cancer staging [J]. CA Cancer J Clin, 2017, 67(2): 93-99.
[8] 徐景竹, 王兴华, 吴琼, 等. 颈部超声、甲状腺球蛋白诊断复发分化型甲状腺癌 [J]. 中国癌症杂志, 2016, 26(1): 97-101.
[9] 中华人民共和国国家卫生健康委员会. 甲状腺癌诊疗规范(2018年版) [J]. 中华普通外科学文献(电子版), 2019, 13(1): 1-15.
[10] 中华医学会核医学分会. 131I治疗分化型甲状腺癌指南(2021版) [J]. 中华核医学与分子影像杂志, 2021, 41(4): 218-241.
[12] Trevizam PG, Tagliarini JV, Castilho EC, et al. Thyroglobulin levels and thyroglobulin/thyrotropin ratio could predict the success of the ablative/therapeutic (131)I in the differentiated thyroid cancers [J]. Endocr Res, 2017, 42(1): 42-48.
[13] 田文, 郗洪庆, 王冰. 重视甲状腺癌术后规范化长期随访 [J]. 中国实用外科杂志, 2017, 37(9): 937-940.
[15] 孙希刚, 赵芳, 周振虎. 甲状腺球蛋白对甲状腺癌术后碘131治疗预后的预测价值研究[J]. 广西医科大学学报, 2019, 36(1): 67-71.
[16] Spencer C, Fatemi S. Thyroglobulin antibody (TgAb) methods – Strengths, pitfalls and clinical utility for monitoring TgAb-positive patients with differentiated thyroid cancer [J]. Best Pract Res Clin Endocrinol Metab, 2013, 27(5): 701-712.
[17] Tuttle RM, Leboeuf R. Follow up approaches in thyroid cancer: a risk adapted paradigm [J]. Endocrinol Metab Clin North Am, 2008, 37(2): 419-435, ix-x.
[18] Spencer C, Petrovic I, Fatemi S. Current thyroglobulin autoantibody (TgAb) assays often fail to detect interfering TgAb that can result in the reporting of falsely low/undetectable serum Tg IMA values for patients with differentiated thyroid cancer [J]. J Clin Endocrinol Metab, 2011, 96(5): 1283-1291.
继续阅读
- 暂无推荐

