儿童补硒推荐药(儿童补硒的保健品)
银屑病是一种免疫介导的慢性、复发性、炎症性、系统性疾病,不同人群、种族、性别普遍易感,大约1/3的患者在儿童期发病,影响约1%的儿童。发生于儿童(年龄< 18岁)的银屑病为儿童银屑病,典型临床表现为较小和薄的鳞屑性红斑或斑块,局限或广泛分布。
儿童银屑病临床表现复杂,型别差异大。因儿童的特殊生理特点,在治疗方面更应注重安全性。相对于成人,儿童银屑病的治疗方法较局限且具有挑战性,如系统药物的理想治疗剂量、长期治疗产生的不良反应、联合用药的选择、药物的转换等尚未明确。许多药物,包括局部药物和系统药物未被批准用于治疗儿童银屑病。建立儿童银屑病诊疗共识的目的是更加有效、科学地规范儿童银屑病诊疗管理,指导医师及时、有效地控制儿童银屑病发生与发展,改善和提高患儿及家庭生活质量,帮助患儿尽可能健康地发育和成长。
本文仅就共识的临床表现及分型、外用药物治疗和疾病预防等内容进行阐述。
临床表现及分型
儿童银屑病根据临床表现分为寻常型、脓疱型、红皮病型及关节病型。
(一)寻常型银屑病(psoriasis vulgaris)
寻常型银屑病是儿童银屑病最为常见的类型,根据临床表现可分为斑块状银屑病及点滴状银屑病。
1.斑块状银屑病(plaque psoriasis)
约占儿童银屑病的70%,表现为界限清楚的红色斑块,覆有银白色鳞屑,皮损可局限,亦可泛发,可出现薄膜现象和Auspitz征。可累及任何部位,以头皮、四肢伸侧、前额、面部、耳后区、脐部以及尿布区最常见。儿童银屑病更易累及面部和屈曲部位(尤其是尿布区),皮损相对较小,鳞屑小且薄,常伴有明显瘙痒。
头皮通常是儿童银屑病首发部位,女孩更易发生。枕部头皮和发际线是头皮受累常见区域,表现为界限清楚的红斑,表面可见白色鳞屑,可越过发际线。局部头发由于鳞屑紧缩而呈束状,称为”束状发”,鳞屑包绕毛干可导致暂时性非瘢痕性脱发。反向银屑病在儿童比成人多见,常累及包括腋下、腹股沟、颈部和脐周等褶皱部位,皮损表现为境界清楚的红斑或斑块,少有鳞屑。尿布区银屑病是儿童银屑病的特殊类型,常见于< 2岁婴幼儿,与尿布皮炎表现不同,尿布区银屑病以界限清晰、鲜红稍隆起的斑块为特征,常伴有浸渍,腹股沟区常受累。甲银屑病儿童发病率低于成人,17%~40%的儿童银屑病可伴甲损害,男孩较女孩更易发生。甲母质受累常表现为点状凹陷、白甲、甲半月红斑和甲碎裂等。甲床受累常表现为甲分离、甲下角化过度、油滴状改变及裂片状出血等。甲改变可伴随其他部位银屑病,亦可作为银屑病的唯一表现。
2.点滴状银屑病(psoriasis guttata)
约占儿童银屑病病例的30%,常急性起病,发疹前1~3周常有溶血性链球菌所致的上呼吸道感染病史。临床表现为直径1~10 mm的境界清楚的红色丘疹、斑丘疹,覆以少许鳞屑,以躯干及四肢近端最常见,伴不同程度瘙痒。点滴状银屑病有自行消退趋势,部分继续发展成斑块状银屑病。在银屑病进展期因外伤、搔抓、注射或针刺正常皮肤后可导致受损部位出现典型银屑病皮损,称同形反应(Köebner现象)。
临床评估儿童寻常型银屑病严重程度常采用体表受累面积(body surface area,BSA)、银屑病面积与严重程度指数(psoriasis area and severity index,PASI)、皮肤病生活质量指数(children′s dermatology life quality index,CDLQI)及临床医师整体评分(physician′s global assessment)等,临床将BSA>10%、PASI>10或CDLQI>10者定义为重度银屑病。对局部治疗效果不佳、难治性或者可见部位受累(面部、头皮、褶皱部位、掌跖、甲等)的银屑病,亦可视为重度银屑病。
(二)脓疱型银屑病(pustular psoriasis)
儿童期反复发作的脓疱型银屑病是一种自身炎症性寡基因遗传病,最常见的突变基因为IL-36RN、CARD14,其他报道的相关基因还有AP1S3、SERPINA3及MPO,临床分泛发性及局限性两种类型。
1.GPP
儿童GPP包括急性GPP、环状脓疱型银屑病、婴幼儿脓疱型银屑病及GPP的局限型。急性GPP又称von Zumbusch型,可伴或不伴寻常型银屑病,儿童GPP发病前多无寻常型银屑病史。临床起病急,表现为红斑基础上急性发作的播散性无菌性脓疱,针尖至粟粒大小,融合成脓湖,常伴反复高热、寒战、关节痛等全身症状。环状脓疱型银屑病以环状红斑上粟粒大小脓疱为主要表现,红斑离心性扩张,中心皮损消退,局部有触痛,可伴有发热。GPP患者口腔黏膜亦可出现簇集脓疱,指(趾)甲可出现甲下脓疱、甲碎裂及溶解,常有地图舌、沟纹舌等。
2.局限性脓疱型银屑病
包括掌跖脓疱病(palmoplanta pustular psoriasis)、连续性肢端皮炎(acrodermatitis continua of Hallopeau)。掌跖脓疱病临床表现为掌跖红斑基础上针尖至粟粒大小无菌性脓疱,脓疱干涸后形成褐色痂,脱落后出现鳞屑,可伴疼痛和瘙痒,周期性发作,病情顽固。常对称分布,亦可累及手足外侧缘、腕部、跟腱以及足踝。连续性肢端皮炎是脓疱型银屑病的罕见类型,临床表现为肢端红色斑块上散在无菌性脓疱。常起病于指(趾)末端指节外伤后,随后向手足近端进展,可泛发全身进展为GPP。受累指(趾)甲常因反复红斑及脓疱导致甲萎缩、变形、甲溶解,甚至无甲,可能发生远端指(趾)骨炎,进而导致骨溶解。
(三)红皮病型银屑病(erythroderma psori-aticum)
该型儿童少见,常因银屑病由某些因素刺激或治疗不当诱发,脓疱型银屑病在脓疱消退过程中亦可表现为此型。临床表现为全身皮肤弥漫性潮红,浸润肿胀,伴大量糠状鳞屑,其间可见正常皮岛,常伴发热、畏寒等全身症状。
(四)关节病型银屑病(psoriasis arthro-pathica)
该型又称银屑病性关节炎(psoriasis arthritis,PsA),多数PsA继发于银屑病之后,少部分关节炎与银屑病同时发生或关节炎先于银屑病出现。PsA可在儿童任何年龄起病,高峰为2~3岁(早发型)以及10~12岁(晚发型),临床以炎症性关节炎表现为主,包括关节疼痛、肿胀及晨僵等,严重者可导致功能障碍,甚至残毁,类风湿因子常阴性。
患儿出现以下症状时,应高度怀疑PsA:关节疼痛、肿胀,指(趾)炎,晨僵(活动后改善),跛行,足跟痛、后背痛,眼葡萄膜炎。
PsA常累及指(趾)间关节、掌指关节、跖趾关节等手足小关节,也可累及踝、腕、肘、膝等四肢大关节,少数可以累及骶髂关节及脊柱关节。PsA一般分为外周关节炎型和中轴关节炎型,可以重叠发生。外周关节炎型包括远端指(趾)间关节炎型、单关节炎型或非对称寡关节炎型、多关节炎型、附着点炎型、指(趾)炎型、残毁性关节炎型。中轴关节炎型常累及骶髂关节或者脊柱关节。早发型儿童PsA多见于女童,常表现为指(趾)炎、寡关节炎或多关节炎。晚发型PsA以男童更多见,HLA-B27阳性率高,中轴受累比早发型多见。指(趾)甲改变是PsA的特征性表现,表现为甲床和/或甲母质改变。
治疗
儿童银屑病的治疗包括外用药物、光疗、系统药物等。选择治疗方案时除需考虑患儿年龄、疾病类型、严重程度和对生活质量的影响外,还应综合分析治疗成本、治疗方案的复杂性、安全性,以及患儿和家长意愿。患者教育和心理支持是治疗的重要组成部分,让患儿及其父母了解疾病的慢性特征、日常皮肤护理、如何避免和/或及时应对已知的触发因素。
(一)治疗原则及目的
银屑病目前尚无法根治,治疗的目的在于减轻症状和控制病情发展,减少复发,提高患儿的生活质量。38%的儿童银屑病病例有自发缓解倾向,多数儿童银屑病可通过外用药物治疗得到控制。共3条治疗原则:第一,根据银屑病类型、部位和严重程度,选择适当治疗方法。第二,安全,充分认识儿童生理特点,其外用药物吸收和系统药物药代动力学特点与成人不同。在儿童人群中,各种治疗方法的随机对照临床试验数据很少,多数药物为超说明书适应证应用。因此,在开始治疗前应与患儿家长或监护人充分沟通治疗的潜在不良反应。第三,个体化,根据不同年龄、部位、严重程度以及经济效益比制定合理治疗方案。
(二)外用药物治疗
外用药物治疗是儿童银屑病的一线治疗选择。使用外用药物和润肤剂时,必须注意儿童皮肤结构与生理和成人的差异,尤其是婴幼儿。儿童体表面积与体重之比是成人的2~3倍,儿童皮肤屏障功能尚未发育完善,经皮失水量增加,天然保湿因子含量低,皮肤pH值呈中性或碱性,有利于外用药物系统吸收。无论任何年龄,热水浴后、封包或联合尿素、水杨酸和丙二醇制剂的治疗均可使外用药物吸收增加。外用药物的剂型在吸收中起重要作用,与乳液相比,软膏与乳膏系统吸收增加。
1.激素
外用激素是治疗银屑病最常用的药物,有抗炎、抗增殖、免疫抑制和止痒作用,能减少银屑病皮损的红斑、鳞屑和瘙痒,通常耐受性良好。根据其作用强度,外用激素可分为弱效、中效、强效和超强效4级。强度的选择主要取决于受累部位和皮损厚度、类型以及涂抹面积大小等因素。弱效激素通常用于面、颈、皱褶、外生殖器及尿布区域;中-强效多用于头皮、躯干和四肢;超强效一般限于肥厚、掌跖部皮损或治疗无效的顽固皮损,连续使用时间一般不超过2周。外用激素可快速控制银屑病症状,强效激素2~4周的显效率可达到50%,超强效可达68%~90%。皮损基本控制后避免突然停药,应采取减量或周末治疗模式延长病情缓解时间。减量是把每日用药减为隔日,如果无复发再减为2次/周,并维持数周。周末疗法是指仅在周末外用激素,每12小时1次连续使用3次,维持3~6个月可使皮损得到长时间缓解和控制。
外用激素不良反应多与长期和/或大面积使用强效/超强效激素有关。常见不良反应包括皮肤萎缩、多毛、毛细血管扩张、萎缩纹、玫瑰痤疮和口周皮炎、下丘脑-垂体-肾上腺轴抑制等。为提高局部外用激素长期用药安全性、减少不良反应,可采用激素与非激素类外用药联合或序贯治疗。激素和维生素D衍生物联合治疗银屑病疗效优于单用,其复方制剂长期应用的安全性和耐受性良好。治疗初期,外用激素和维生素D衍生物每天各1次,连续2周,然后将激素减为周末应用,维生素D制剂仍每日1次。激素与他扎罗汀联合治疗比单独使用他扎罗汀有更好疗效,外用激素可减少他扎罗汀不良反应,他扎罗汀可以减少激素所致皮肤萎缩的发生。
2.维生素D3衍生物
卡泊三醇为合成的维生素D3衍生物,于1990年代初首次从欧洲引进用于治疗银屑病,证据级别为Ⅰ级。维生素D3衍生物作用于银屑病的机制是其与维生素D受体相结合从而抑制角质形成细胞增殖并促进角质形成细胞的分化。
卡泊三醇剂型有软膏和溶液。在一项针对卡泊三醇软膏治疗斑块状银屑病4周的RCT中,受累面积达5%~20%的患者(≥ 18岁),PASI评分70%改善率为75%,赋形剂对照组仅为19%。在一项双盲对照试验中,经卡泊三醇溶液治疗4周后74%的成人患者显效或皮损完全消退,赋形剂组为18%。另一随机对照试验显示卡泊三醇与倍他米松复方软膏治疗头皮银屑病4周,成人患者皮损消退或显效率为69%,赋形剂组为17%。
维生素D3衍生物与激素联合外用可减少后者的不良反应,提高疗效。在针对中重度银屑病患者(1 603例,≥ 18岁)的短期试验中,经0.005%卡泊三醇软膏和0.064%倍他米松丙酸酯治疗(每天1~2次)4周后,48%的患者皮损消退或转为轻度,单用卡泊三醇的对照组仅16.5%,单用倍他米松丙酸酯组为26.3%。52周长期试验中(828例),使用0.005%卡泊三醇软膏联合0.064%倍他米松丙酸酯,69%~74%的患者(≥ 18岁)皮损明显缓解或消失,安慰剂组27%病情缓解(P
注意事项:①35%的成人患者使用卡泊三醇后可发生局部不良反应,包括烧灼感、瘙痒、水肿、表皮剥脱、干燥和红斑等,继续治疗后,这些不良反应常会减轻;②全身不良反应包括可逆性高钙血症和甲状旁腺抑制,这些不良反应极少发生,除非患者超推荐剂量(每周100 g)使用或存在肾脏疾病或钙代谢能力障碍等基础疾病;③卡泊三醇可能存在光敏性,这可能是与表皮变薄有关,大量实践表明卡泊三醇可以联合UVB光疗;④卡泊三醇用于儿童(2~14岁)有效且耐受良好,用药量高达每周50 g时伴轻微的皮肤刺激,没有显著代谢影响。
3.钙调磷酸酶抑制剂(TCI)
他克莫司和吡美莫司可通过阻滞多种炎症细胞因子合成,在银屑病病理过程中发挥重要作用。局部他克莫司和吡美莫司治疗慢性斑块状银屑病证据等级为Ⅱ级,封包后可提高疗效。可用于治疗面部或间擦部位皮损,不会导致皮肤萎缩。在一项针对面部和反向银屑病的随机、双盲、赋形剂对照研究(167例,≥ 16岁)中,使用0.1%他克莫司治疗8周,65%的患者皮损全部消退,对照组仅为31%。另一项关于反向银屑病的随机、双盲、赋形剂对照研究(57例,≥ 18岁)中,0.1%吡美莫司组71%的患者皮损全部消退,而对照组仅为21%。
注意事项:①TCI治疗银屑病时无特别的注意事项,但这些证据均来源于特应性皮炎试验数据;②TCI最常见的不良反应是烧灼感和瘙痒,随药物使用逐渐减轻,可通过沐浴或延迟用药来缓和,他克莫司比吡美莫司更易出现以上不良反应;③由于缺乏这两种药物的长期安全性和潜在恶性肿瘤风险数据,美国食品药品监督管理局(FDA)于2005年发布了针对这两种药物的”黑框”警告,但临床数据尚未发现TCI与皮肤癌风险增高有关;④部分动物实验表明TCI和紫外线的间断使用会升高表皮肿瘤发生风险,但在人类尚未观察到类似结果,因此对接受紫外线治疗的患者应谨慎使用TCI。
4.维A酸制剂
常用外用维A酸制剂有0.05%和0.1%他扎罗汀制剂。虽然在成人银屑病已经广泛应用,但儿童及青少年人群尚无相关对照研究,其安全性和疗效有待更多临床研究证实,建议在维生素D衍生物和局部激素效果不佳时考虑使用局部维生素A衍生物。他扎罗汀与紫外线联合治疗也是一种选择。他扎罗汀常见不良反应有灼烧感、瘙痒、红斑,与浓度有关,推荐与局部激素联用,以减少不良反应发生并增强疗效。该药可减轻表皮炎症反应,促进表皮细胞正常分化和抑制皮脂腺细胞的增殖,且能选择性结合核受体,调节银屑病相关基因的转录,进而抑制表皮增殖,调节表皮角质形成细胞分化等。外用维A酸制剂治疗儿童银屑病的证据等级为Ⅴ级。
5.角质松解剂
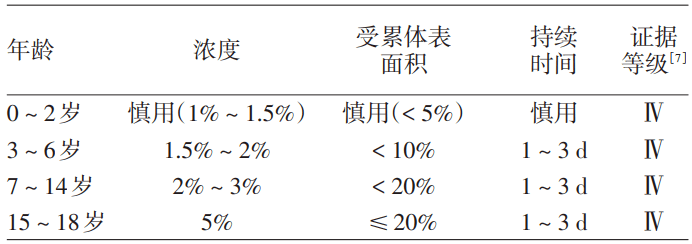
角质松解剂可将皮损处较厚的鳞屑软化后去除,若局部联合用药可提高后续局部药物的渗透性从而增强疗效,推荐用于斑块状银屑病。常用乳酸、二甲基硅油、水杨酸、高浓度尿素软膏。由于水杨酸存在系统吸收风险,需避免用于2岁以下患儿,减少对中枢神经系统和肾脏造成损伤的风险。2岁以上儿童应在医生指导下谨慎使用,以免过量引起不良反应(表1)。高浓度尿素软膏能增加干燥脱屑性皮肤含水量,促进角质剥脱,并具有止痒作用。角质松解剂治疗儿童银屑病的证据等级为Ⅴ级。
表1. 针对不同年龄银屑病患儿应用水杨酸局部治疗的具体建议
6.其他
(1)角质促成剂:常用2%~5%焦油或糠馏油、5%~10%黑豆馏油、3%水杨酸、3%~5%硫磺、0.1%~0.5%蒽林。对于寻常型银屑病,煤焦油软膏可以与UVB联用,其效果远高于单一使用煤焦油软膏或UVB。角质促成剂治疗儿童银屑病的证据等级为Ⅴ级。
(2)抗人IL-8单克隆抗体乳膏:是一种外用生物制剂,可中和IL-8活性,抑制白细胞向炎症部位真皮和表皮趋化,减轻皮损内炎症反应。儿童银屑病使用该药的安全性尚待确定,其治疗儿童银屑病的证据等级为Ⅴ级。
(3)苯维莫德乳膏:苯维莫德又称苯烯莫德(benvitimod),属于芪类小分子化合物,属于非甾体类抗炎药,能激活皮肤芳香烃受体,调节免疫平衡,显著抑制T细胞浸润和IFN-γ、IL、TNF-α迁移,具有直接抗炎作用。苯烯莫德适用于轻、中、重度银屑病治疗。该药安全性较好,不良反应轻微,多为轻度皮肤刺激,如瘙痒、接触性皮炎、毛囊炎等。儿童银屑病使用该药安全性尚待确定,其治疗儿童银屑病的证据等级为Ⅴ级。
(4)Janus激酶(JAK)抑制剂:大量临床研究表明,JAK蛋白对银屑病有重要影响。鲁索替尼(ruxolitinib)乳膏是选择性JAK1/JAK2抑制剂,已经完成Ⅱ期临床试验,证明对银屑病治疗安全有效。儿童银屑病使用该药的安全性尚待确定,其治疗儿童银屑病的证据等级为Ⅴ级。
(6)蒽林:具有抑制角质形成细胞增殖、诱导上皮细胞分化及抗炎作用。不易经皮肤吸收,用于儿童有效、安全。不良反应表现为红斑、灼热感、刺痛及瘙痒,建议用浓度递增疗法、短程接触疗法或与其他药物联合应用,从小面积开始使用。要避免用于面部、会阴等皮肤薄嫩部位,不可与眼睛接触,接触后可发生严重结膜炎、角膜炎或角膜混浊。禁用于脓疱型、红皮病型银屑病及破损皮肤,其治疗儿童银屑病的证据等级为Ⅱ级。
(7)焦油制剂:治疗儿童银屑病的证据等级为Ⅴ级。具有抗表皮增生和抗炎、抗菌、止痒作用。低浓度焦油制剂促进角质形成,高浓度促进角质溶解,常用的有煤焦油、松馏油、糠馏油、黑豆馏油等。煤焦油使用最为广泛。可单独使用,也可与激素、光疗等联合使用。研究表明,焦油制剂联合光疗对儿童银屑病有显著疗效。焦油制剂对慢性稳定期银屑病以及头皮、掌跖部位银屑病效果较好,长期使用易发生毛囊炎、接触性皮炎、色素沉着及痤疮样疹等。焦油制剂中虽然含有几种致癌化合物,但目前有限的研究显示外用焦油制剂与癌症风险无明显相关性。
(8)局部联合用药:儿童可考虑采用局部维生素D3衍生物、钙调磷酸酶抑制剂、润肤剂、焦油制剂和激素的交替及序贯疗法,减少过度依赖局部激素疗法的潜在不良反应。
疾病预防
(一)皮肤护理
1.基本皮肤护理
润肤剂可改善患儿的皮肤屏障功能,使疾病缓解和预防复发,是重要的辅助治疗方法;还可缓解皮肤干燥和皲裂,减少皮肤损伤和Koebner现象,减轻瘙痒,改善皮肤外观,增加患儿舒适度;并可增加外用治疗药物的渗透效果。光疗前使用润肤剂如凡士林可提高NB-UVB的光疗效果。轻微皮损仅用润肤剂即有作用。
保湿/润肤剂:银屑病患者皮肤屏障功能受损,经皮水分丢失增多,保湿剂使用是银屑病治疗的重要及基础环节,具有修复皮肤屏障功能、缓解瘙痒、减少鳞屑、减少同形反应、帮助局部抗炎药物渗透的作用。
常用润肤剂种类:①封闭剂,在皮肤表面形成油脂层,封阻涂抹部位水分丢失,如凡士林、羊毛脂;②吸湿剂,从空气中吸收水分补给表皮,如甘油、尿素乳膏;③优质保湿剂,添加与表皮、真皮成分相同或相似的”仿生”原料、脂质屏障剂及生物大分子等,如含神经酰胺的润肤乳。建议儿童每天使用保湿/润肤剂1~2次,或根据干燥情况适当增加次数。
护理产品的选择:银屑病患儿应避免使用添加香料的润肤剂以防过敏。含天然保湿因子和其他物质如甘油、脂质和神经酰胺的保湿润肤剂比油腻厚重的软膏在美容方面更容易被接受且具有与软膏类似的保水效果,尤其适用于斑块状银屑病和掌跖银屑病。含麻油酸-神经酰胺的保湿乳膏对预防和治疗银屑病有效。
使用方法:①建议所有银屑病患儿在整个疾病过程中规律、全身使用润肤剂;②建议采用完整的润肤治疗,即联合使用多种不同的润肤产品如沐浴油、肥皂替代品和润肤剂;③最好在皮肤湿润时使用(沐浴后),应沿毛发生长的方向涂抹以防发生毛囊炎。联合外用药时,先用润肤剂,30 min后再用抗炎药物。
2.清除鳞屑
常用角质松解剂包括乳酸、二甲硅油和水杨酸,可与外用药联合使用。因婴儿和2岁以下儿童可能发生严重甚至致命的水杨酸中毒,水杨酸需避免用于2岁以下小儿,2岁以上儿童应在医生指导下谨慎使用,见表1。
(二)感冒等感染的预防
1.普通疫苗
需确保中重度患者接受最新的免疫接种,包括肺炎球菌和每年的流感疫苗及任何相应年龄的加强免疫如破伤风杆菌和百日咳杆菌。
2.灭活疫苗
行全身免疫抑制治疗的患儿可以接种,但疫苗的有效性可能会减低,应检测抗体滴度,如有必要可加强接种。
3.活疫苗
正在接受系统治疗(如抗风湿药、生物制剂)的患儿不得接种活疫苗(特别是麻疹、腮腺炎、风疹、水痘疫苗),如可能,应在接受系统治疗前接种。
4.发生感染暴露时的预防
‘’
①正在接受免疫抑制治疗、对麻疹病毒无任何免疫力的患儿接触麻疹患者后时,应尽快(2~3 d内)接受被动免疫,即予标准IgG 1 ml/kg静脉滴注或0.25 ml/kg肌内注射;②当有免疫抑制的患儿接触了水痘患者后,应在暴露后24 h内(最长72 h)给予水痘-带状疱疹病毒免疫球蛋白,也可在暴露后第7~9天口服阿昔洛韦,60~80 mg· kg-1 ·d -1 ,连用5~7 d。
(三)饮食指导建议
1.蛋白质饮食
研究报道,4例银屑病患者低色氨酸饮食2周后,病情改善;银屑病患者减少食用红肉、高脂肪食物、钠、精制碳水化合物和酒精饮料后症状改善,年龄越小,改善越明显。
2.ω-3脂肪酸(鱼油)
鱼油是不饱和脂肪酸,其代谢产物是一种抗炎介质。研究表明口服鱼油补充剂无法改善银屑病严重程度;静脉补充鱼油能改善银屑病严重程度。
3.维生素D
维生素D是一种脂溶性维生素,天然来源于皮肤,也有少量从饮食中获得。成人研究数据表明,维生素D缺乏在银屑病患者很常见,且血清维生素D水平与银屑病严重程度呈负相关。补充维生素D可改善银屑病严重程度,但近年研究显示补充维生素D对银屑病无显著作用;对于PsA,有限的证据表明补充维生素D有效。但是这些研究对维生素D补充剂量未标准化,对维生素D缺乏的定义也不尽相同。维生素D对儿童骨骼健康非常重要。
4.维生素B12和硒
维生素B12也被称为甲钴胺,是一种水溶性维生素,只在动物性食品中大量存在。硒是具有抗衰老和免疫调节作用的必需元素。关于补充维生素B12和硒治疗银屑病的研究很少,且结果相互矛盾。Kharaeva等和Harvima等显示补硒治疗银屑病有部分益处,另外3项研究表明补硒不是治疗银屑病的有效方法。
总体而言,银屑病与饮食之间关系的证据严重不足。对银屑病患儿尚未开展此类临床试验,我们基于成人银屑病饮食的证据做出推荐,见表2。
表2. 儿童银屑病饮食和皮肤护理的推荐建议及证据水平
(四)皮肤护理指导建议
定期使用润肤剂或保湿剂对银屑病患儿很重要,这些产品会产生一层阻塞膜,限制皮肤中水分蒸发,并允许角质层自我补水,有助于缓解瘙痒,减少鳞屑,改善、软化裂缝区域,提高患者的舒适性;保湿可减少皮肤干裂以及发生Koebner现象的风险。一项队列研究表明使用润肤剂可以预防、延缓和/或减轻银屑病的复发和严重程度,润肤剂的预防作用并不随临床表型而变化。一项多中心研究表明植物性黄油保湿乳膏除了具有良好的安全性和耐受性外,还具有良好的依从性,可以提高银屑病治疗的成功率。
保湿还可以提高局部治疗药物的有效性。一项对斑块状银屑病的开放性研究表明,局部激素联合油包水润肤剂的疗效比单一使用激素疗效更好。这一结果也在Seité等的研究中得到验证,表明激素治疗的同时辅助使用润肤剂既可减少复发,又可延长缓解时间。另一项大规模观察研究也表明辅助使用润肤剂可提高他扎罗汀治疗效果,增加患者满意度。对手掌和/或足底银屑病患者,联合使用局部治疗药物和润肤剂也可使患者皮肤脱屑、受损和主观症状改善更加明显。对首选局部治疗的银屑病患儿,润肤或保湿剂使用尤其重要。对于光疗,已有实验证明润肤剂如水包油润肤剂,在照射前使用可增强UVA或UVB穿透性,提高光疗效果;一项前瞻性单盲对照研究表明凡士林预处理的斑块清除率更高,推荐凡士林油预处理联合UVB-TL01治疗银屑病,特别是重度银屑病。但是大量使用凡士林和润肤霜也会减少UVB作用,矿物油和透明液体润肤剂对UVB的作用无明显影响。
建议:鼓励银屑病患儿定期进行皮肤护理,广泛使用保湿剂或润肤剂,日间外搽2~3次;可选择乳膏或软膏类,比乳液更有效。选择含有尿素的润肤剂或保湿剂,也可联合局部治疗和光疗,在光疗前推荐使用凡士林、润肤剂和矿物油,见表2。
综上,关于儿童银屑病饮食和皮肤护理的临床研究匮乏,目前只能参考成人银屑病饮食和皮肤护理的推荐,对银屑病患儿提出相关建议。
本文来源:选自《中华皮肤科杂志》, 2021,54(7) : 559-581.
继续阅读
- 暂无推荐

