孕几周开始补铁(怀孕补铁)
原创 垣衣 医学界儿科频道
*仅供医学专业人士阅读参考
研究分析与这几类因素相关……
今年5月发表在《柳叶刀-全球健康》的一项研究数据显示[1],2019年全球6-59月龄儿童中贫血患病率仍然很高,约为40%,其中21%为轻度贫血,18%为中度贫血,1%为重度贫血。
根据一项Meta分析显示[2],在我国2000-2020年的10年间,0-14岁儿童缺铁性贫血(IDA)总患病率为19.9%。
而今年1月份,BMJ发表的一篇研究数据更是惊人[3]:我国西部地区的儿童贫血(主要为IDA)患病率最高达到了75.74%!
表1 我国最高患病率达75.74%[3]
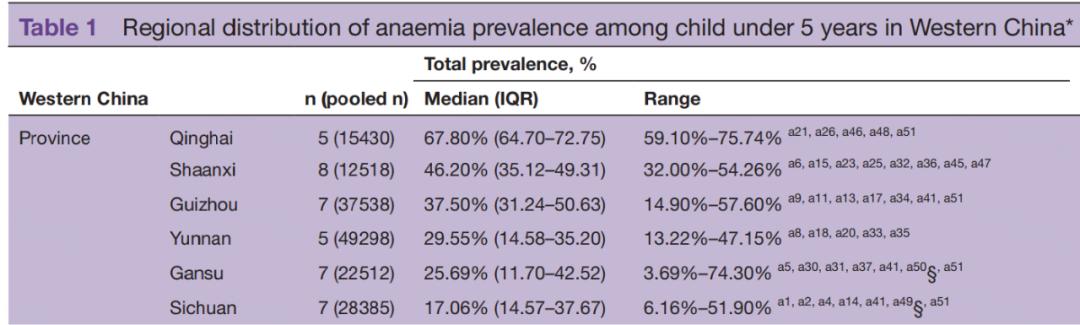
其中6-24个月儿童的贫血患病率最高。

图1 研究截图
面对此情况,儿童IDA究竟该如何防治?
IDA的影响因素:4~6个月时的辅食添加
了解儿童IDA的防治之前,先来分析分析IDA的影响因素。
IDA为最常见的贫血类型,是因机体缺乏铁,血红蛋白合成减少所致。若体内铁的吸收和排泄失衡,体内铁含量减少:如铁摄入不足、需求过多、吸收和利用障碍,就会导致缺铁,引起IDA。
▎(一)、体内铁含量失衡
那么首先来说一说影响体内铁含量失衡这一大类因素。
根据我国今年11月份新发表的《铁缺乏症和缺铁性贫血诊治和预防的多学科专家共识(2022年版)》[4](以下简称“共识”),可将这一类影响因素分为以下5点:
1.先天储存不足:早产、双胎或多胎、胎儿失血和孕母严重缺铁均可导致胎儿先天储铁减少。
2.铁摄入量不足:尽管母乳铁吸收率高,但含铁量低,长期纯母乳喂养而未及时添加富含铁的食物,或未使用铁强化配方乳是儿童缺铁的重要原因。
3.生长发育因素:婴儿期生长发育较快,5个月和1岁时体重分别为出生时的2倍和3倍;随体重增加,血容量相应增加,1岁时血红蛋白(Hb)增加2倍,早产儿的体重及Hb增加倍数更高;如不及时添加含铁丰富的食物,则易致缺铁。
4.铁吸收障碍:慢性腹泻、短肠综合征等均可影响铁的吸收。
5.铁丢失增多:体内任何部位的长期慢性失血均可导致缺铁,临床最常见原因为消化道出血和青春期女孩月经增多。
▎(二)、其他影响因素
今年6月份张怀向等人发表的《0~3岁儿童缺铁性贫血的影响因素》[5]中表示有5点与儿童IDA相关;
前文中提到BMJ 发表的研究[3]也分析了以下7大原因,这两项研究为上述共识中提到的影响因素做了一定程度上的补充,总结如下:
1、24个月以下的儿童患贫血的风险增加。
2、4~6个月时辅食添加:6个月以内儿童机体铁储备及母乳喂养获得铁可满足生长发育需求,但6个月以上儿童营养需求升高,体内铁储备消耗殆尽,同时母乳含铁量难以满足儿童所需。故若未及时添加辅食,可增加儿童患IDA的风险。
3、是否存在消化系统疾病:儿童消化功能不全,抵抗力较弱,若儿童存在消化系统功能障碍,机体铁摄入不足,会进一步引发IDA。
4、母亲受教育程度(初中及以下):经分析,原因可能为母亲受自身科学育儿知识、经济条件所限,哺乳期无法给予患儿合理的膳食安排,影响患儿铁剂摄入。
5、家庭人均月收入(<3000元)。
IDA的预防:从出生到青春期
分析了因素,再来谈谈如何预防儿童IDA。共识将儿童IDA的预防分为了5点,如下:
1.早产儿和低出生体重儿:
提倡母乳喂养。纯母乳喂养者应从2周龄开始补铁,剂量2~4 mg·kg-1·d-1元素铁(最大15 mg/d),直至12月龄。
不能母乳喂养的婴儿应采用铁强化配方乳,一般无需额外补铁;1岁以内不宜采用单纯牛乳喂养。
2.足月儿:
母乳喂养足月儿,4个月开始补充铁剂,剂量1~2 mg·kg-1·d-1元素铁(最大15 mg/d),至能够摄入足量富含铁的辅食。
未采用母乳喂养、母乳喂养后改为混合部分母乳喂养或人工喂养婴儿,应采用铁强化配方乳(铁含量6~12 mg/L),并及时添加富含铁的食物。
3.幼儿:
纠正厌食和偏食等不良习惯;鼓励进食蔬菜和水果,促进肠道铁吸收;尽量采用铁强化配方乳,不建议单纯牛乳喂养。
4.青春期:
注重青春期心理健康和咨询,加强营养,合理搭配饮食;一般无需额外补充铁剂,对拟诊为铁缺乏症(ID)或IDA的青春期女性患者,可口服补充铁剂,剂量65~130 mg/d元素铁。
5.筛查:
Hb是筛查儿童IDA最简单易行的指标,现广泛采用。根据我国现阶段的社会经济现状,建议仅对ID的高危儿童进行筛查。
包括:早产儿、低出生体重儿,出生后4~6个月仍纯母乳喂养、人工喂养婴儿及单纯牛乳喂养婴儿。早产儿和低出生体重儿建议在生后3~6个月检测Hb,其他儿童9~12个月时检查Hb。
具有ID高危因素的幼儿,建议每年检查1次Hb。青春期,尤其是女孩应常规定期进行Hb检测。
IDA的治疗:补铁不可过量[4]
1.一般治疗:加强护理,避免感染,合理喂养,给予富含铁的食物,注意休息。
2.病因治疗:尽可能查找并去除导致缺铁的原因和基础疾病,如纠正厌食和偏食等不良饮食行为和习惯、治疗慢性失血疾病等。
3.铁剂治疗:
(1)尽量给予口服铁剂治疗,维生素C、稀盐酸可增加铁的吸收;
(2)牛奶含磷较多,可影响铁的吸收,故口服铁剂时不宜饮用牛奶;
(3)选择适合儿童的口服铁剂:如口感良好、胃肠道刺激较小(有机铁)、服用方便(婴幼儿推荐液体制剂)的补铁药物;
(4)补铁剂量:应按元素铁计算剂量,即每日补充元素铁4~6 mg/kg,每日2~3次,Hb正常后需继续补铁2个月,用以补充储存铁,必要时可同时补充叶酸和维生素B12。有研究证实,间断补充元素铁亦可达到补铁效果。铁剂服量过大可产生中毒现象,如出现恶心、呕吐、不安,严重者可发生昏迷、肝坏死、胃肠道出血或末梢循环衰竭等;
(5)静脉铁剂疗效并不比口服好,且易出现不良反应,仅在不宜口服治疗,如伴有吸收不良的患儿才考虑使用。
4.疗效评估:补铁治疗3~4 d后,网织红细胞开始升高,7~10 d达高峰,补铁2周后Hb开始上升,4周后Hb应上升>20 g/L;每2~3个月复查1次血常规,直至Hb达到相应年龄的正常范围。补铁后如未出现预期效果,应寻找原因。
参考文献:
[1]Stevens GA,Paciorek CJ,Flores-Urrutia MC,et al.National, regional, and global estimates of anaemia by severity in women and children for 2000-19: a pooled analysis of population-representative data.[J].Lancet Glob Health,2022,5:e627-e639.
[2] 刘建欣, 刘桂玲, 李燕燕,等. 中国2000-2020年0~14岁儿童缺铁性贫血患病率的Meta分析[J]. 中国学校卫生, 2020, 41(12):6.
[3] Du Y, Liao Y, Leng F, et al Anaemia prevalence and its associated factors in children under 5 years in Western China: a systematic review BMJ Paediatrics Open 2022;6:e001185. doi: 10.1136/bmjpo-2021-001185.
[4] 中华医学会血液学分会红细胞疾病(贫血)学组. 铁缺乏症和缺铁性贫血诊治和预防的多学科专家共识(2022年版)[J]. 中华医学杂志,2022,102(41):3246-3256. DOI:10.3760/112-01361.
[5]张怀向,宋富洋. 0~3岁儿童缺铁性贫血的影响因素[J].河南医学研究,2022,31(10):1863-1866. DOI:10.3969/j.issn.1004-437X.2022.10.032.
本文首发:医学界儿科频道

